「正常圧水頭症」の版間の差分
細 →歴史的推移 |
|||
| (同じ利用者による、間の6版が非表示) | |||
| 2行目: | 2行目: | ||
<font size="+1">[https://researchmap.jp/shigekiyamada 山田 茂樹]</font><br> | <font size="+1">[https://researchmap.jp/shigekiyamada 山田 茂樹]</font><br> | ||
''滋賀医科大学 脳神経外科学講座''<br> | ''滋賀医科大学 脳神経外科学講座''<br> | ||
DOI:<selfdoi /> | DOI:<selfdoi /> 原稿受付日:2020年8月22日 原稿完成日:2020年X月X日<br> | ||
担当編集委員:[http://researchmap.jp/kojiyamanaka 山中 宏二](名古屋大学 環境医学研究所 病態神経科学)<br> | 担当編集委員:[http://researchmap.jp/kojiyamanaka 山中 宏二](名古屋大学 環境医学研究所 病態神経科学)<br> | ||
</div> | </div> | ||
英語名:normal pressure hydrocephalus 英略語:NPH 独:Normaldruckhydrozephalus 仏:hydrocéphalie à pression normale | 英語名:normal pressure hydrocephalus 英略語:NPH 独:Normaldruckhydrozephalus 仏:hydrocéphalie à pression normale | ||
{{box|text= | {{box|text= 成人期に発症する頭蓋内圧が正常範囲内の慢性水頭症。頭部外傷、くも膜下出血などに続発する続発性正常圧水頭症と、先行する疾患が明らかではない特発性正常圧水頭症、さらに先天性要因の関連が示唆される成人発症先天性要因の正常圧水頭症の3つに大別して診断・治療を考える。歩行障害、物忘れ、排尿障害のいずれかの症状が認められ、頭部CT/脳MRI検査で、脳室拡大、シルビウス裂の開大、高位円蓋部脳溝の狭小化の画像所見を認めれば、特発性正常圧水頭症の可能性を考える。正常圧水頭症は基本的には進行性疾患であり、重症化する前に髄液シャント手術を検討した方が良い。}} | ||
== 正常圧水頭症とは == | == 正常圧水頭症とは == | ||
[[ファイル:Yamada NPH Fig.jpg|サムネイル | [[ファイル:Yamada NPH Fig.jpg|サムネイル|'''図.''' 図の解説をお願いいたします。正常脳があればと思います。]] | ||
=== 背景 === | === 背景 === | ||
1965年にAdamsらが提唱した正常圧水頭症(normal pressure hydrocephalus, | 1965年にAdamsらが提唱した正常圧水頭症(normal pressure hydrocephalus, NPH)は、胎生期や小児期に発症する水頭症とは異なり、脳室は拡大しているが脳脊髄液の圧は正常範囲内で、成人期、多くは高齢になってから歩行障害、認知障害、排尿障害などの症状が緩徐に進行し、脳脊髄液シャント術によって症状が改善する疾患である。髄液の経路の閉塞(非交通性)の有無には言及していないが、多くは中脳水道の狭窄や閉塞のない交通性の水頭症である<ref name=Adams1965><pubmed>14303656</pubmed></ref> 。頭部外傷、くも膜下出血、脳内出血、髄膜炎、脳腫瘍などの先行脳疾患に続発する二次性正常圧水頭症(secondary Normal Pressure Hydrocephalus, sNPH)と、原因となる疾患が明らかではない特発性正常圧水頭症(idiopathic Normal Pressure Hydrocephalus, iNPH)の2つに分類されてきた。当初は、画像検査で脳室の著明な拡大によって見つかる先天性要因あるいは発達異常に伴う正常圧水頭症(congenital/developmental etiologies)も、先行性脳疾患がなく、歩行障害、認知障害、排尿障害を主症状としており特発性正常圧水頭症に含まれていた可能性があるが、この病態は症状の進行や治療方針、治療効果がいわゆる特発性正常圧水頭症とは異なるため、二次性正常圧水頭症、特発性正常圧水頭症とは明確に区別するために、別の分類に定義されている('''図''')。 | ||
=== 歴史的推移 === | === 歴史的推移 === | ||
1965年に初めて提唱されて以降<ref name=Adams1965><pubmed>14303656</pubmed></ref> 、特発性正常圧水頭症に関する報告が続き、1970年代は“治療可能な認知症(treatable | 1965年に初めて提唱されて以降<ref name=Adams1965><pubmed>14303656</pubmed></ref> 、特発性正常圧水頭症に関する報告が続き、1970年代は“治療可能な認知症(treatable dementia)”として注目された。しかし、診断基準や手術適応が曖昧なままにシャント術が過剰に行われた結果、術後に症状が改善しない症例や、逆に悪化した症例が増加し、治療介入に否定的な医師が増え、特発性正常圧水頭症に対するシャント術が一時廃れた暗黒時代があった。それでも、1982年にWikkelsöが[[正常圧水頭症#髄液排除試験(タップテスト)|髄液排除試験(タップテスト)]]を初めて報告し<ref name=Wikkelso1982><pubmed> 7062072 </pubmed></ref> 、同時期に米国のCodman社が正常圧水頭症の名付け親であるHakimと共同で髄液排出量を調整できるシャントバルブの開発に着手し、1992年にCodman-Medos Programmable Hakim valveが誕生して髄液排出量が調整できるになると、治療に伴う重篤な合併症、死亡率が大幅に減り、再び正常圧水頭症に対する積極的な診断・治療介入の機運が高まるきっかけとなった。 | ||
我が国では2000年に石川正恒が発起人となって第1回日本正常圧水頭症研究会(2012年に研究会から学会へと移行)が発足し、2004年に世界に先駆けて「特発性正常圧水頭症診療ガイドライン」が刊行された<ref name=Guideline2004>'''日本正常圧水頭症研究会「特発性正常圧水頭症診療ガイドライン作成委員会」''' (2004).<br>特発性正常圧水頭症診療ガイドライン〔第1版〕. ''メディカルレビュー社''</ref>。この初版のガイドラインでは、[[正常圧水頭症#タップテスト|タップテスト]]で慎重に手術適応を検討した上でシャント手術を勧めるよう、診断基準を厳格にすることで、治療成績が向上し、特発性正常圧水頭症が再認識されるようになった。さらに、2004年に石川正恒が中心となって全国多施設前向きコホート研究Study of idiopathic Normal-Pressure Hydrocephalus on Neurological Improvement(SINPHONI)が行われ、特発性正常圧水頭症に特徴的な画像所見を[[正常圧水頭症#DESH|Disproportionately Enlarged Subarachnoid-space Hydrocephalus(DESH)]]と命名し、世界で広くDESHが認知されるようになった<ref name=Hashimoto2010><pubmed>21040519</pubmed></ref> 。 | |||
海外では同じ頃、2004年にWikkelsöが中心となってヨーロッパ13ヵ国が参加した多施設共同研究がスタートし、2005年にMarmarouが中心となって初の国際ガイドラインが刊行され<ref name=Marmarou2005><pubmed>16160424</pubmed></ref> 、2006年にWikkelsöが発起人となって第1回国際水頭症学会がスウェーデンで開催された。 | 海外では同じ頃、2004年にWikkelsöが中心となってヨーロッパ13ヵ国が参加した多施設共同研究がスタートし、2005年にMarmarouが中心となって初の国際ガイドラインが刊行され<ref name=Marmarou2005><pubmed>16160424</pubmed></ref> 、2006年にWikkelsöが発起人となって第1回国際水頭症学会がスウェーデンで開催された。 | ||
2010年にSINPHONIの最初の報告で、歩行障害、物忘れ、尿失禁の3徴があり、DESH(特に高位円蓋部くも膜下腔の狭小化)を認める患者ではタップテストの反応に関わらず、脳室-腹腔(V-P)シャント術が8割に有効であることが明らかとなり、2011年に発刊された「特発性正常圧水頭症診療ガイドライン第2版」では、この結果に基づいて診断フローチャートが改定された<ref name=Guideline2011>'''日本正常圧水頭症学会「特発性正常圧水頭症診療ガイドライン作成委員会」 (2011)'''<br>特発性正常圧水頭症診療ガイドライン[第2版]. ''メディカルレビュー社''</ref> 。同時期、我が国では特発性正常圧水頭症に対してV-Pシャント術よりも腰椎くも膜下腔-腹腔(L-P)シャント術が好まれていたが、世界ではL-Pシャント術はほとんど行われていなかったため、2010年にオープンラベルランダム化比較試験SINPHONI-2が行われ、2015年にThe Lancet NeurologyにL-Pシャント術の有効性を証明する結果が報告された<ref name=Kazui2015><pubmed>25934242</pubmed></ref> 。これらの結果を踏まえて、2020年に「特発性正常圧水頭症診療ガイドライン第3版」が刊行され<ref name=Guideline2020>'''日本正常圧水頭症学会「特発性正常圧水頭症の診療ガイドライン作成に関する研究班」 (2020).'''<br>特発性正常圧水頭症診療ガイドライン[第3版]. ''メディカルレビュー社''</ref> 、より確かな診断と治療技術の進歩、症状改善の予測精度の向上により、恩恵を受けられる患者が増加している。 | |||
== 診断 == | == 診断 == | ||
=== 診断基準 === | === 診断基準 === | ||
特発性正常圧水頭症はいつ発症したか、いつ歩行障害、認知障害、尿失禁などの症状が始まったのか定かではなく、緩徐に症状が進行することが多い。また、高齢者では特発性正常圧水頭症以外の様々な原因によっても同様の症状をきたすことがあり、他の疾患の鑑別は必ずしも容易ではない。CT scanやMRIの脳画像では脳萎縮と見誤られることがある。そこで、年齢が60歳以上でCT/MRI画像上脳室拡大を認める場合にまずは特発性正常圧水頭症の可能性を疑うという意味で『特発性正常圧水頭症疑い(suspected iNPH)』とし、さらに歩行障害、認知障害、尿失禁の3徴のうち1つ以上があり、他の疾患が否定的である場合を『特発性正常圧水頭症の可能性がある(possible iNPH)』、CT/MRI画像上DESH所見を認め、歩行障害を認める場合もしくはタップテストで陽性の場合を『確からしい特発性正常圧水頭症(probable iNPH)』、シャント術後に症状が改善した場合を『確実な特発性正常圧水頭症(definite iNPH)』とする診断アルゴリズムが「特発性正常圧水頭症診療ガイドライン第3版」では採用されている<ref name=Guideline2020 /> 。ただし、手術合併症、シャント機能不全、髄液排出量の不足(アンダードレナージ)などの原因によって、不幸にもシャント術後に症状改善が得られない患者も少なくなく、そのような場合にdefinite iNPHの定義には当てはまらず、症状改善の判定には主観的評価が含まれ、判定方法が施設間で統一されていないため、これらの診断区分は特発性正常圧水頭症の診断の難しさを反映している。 | |||
=== 鑑別診断/併存疾患 === | === 鑑別診断/併存疾患 === | ||
アルツハイマー病やパーキンソン病、進行性核上性球麻痺、レビー小体型認知症等のパーキンソン病関連疾患との鑑別が重要である。特に、小刻み歩行、すり足、すくみ足などの病的歩容はパーキンソン病と類似している。パーキンソン病では号令や線などの外的キュー(きっかけ)やドーパミン製剤によって歩行の改善を認めるが、特発性正常圧水頭症では改善せず、特発性正常圧水頭症では開脚(歩隔が広い)歩容などの違いがある。認知障害では、アルツハイマー病で出現頻度の高い妄想・興奮・抑うつ・易怒性、さらに徘徊をはじめとする異常行動などの行動心理症状(behavioral and psychological symptoms of dementia;BPSD)は特発性正常圧水頭症では出現頻度が低く、シャント術後にも増悪しないが、特発性正常圧水頭症はアルツハイマー病の併存率が比較的高いと報告されており、そのような場合はシャント術後にアルツハイマー病によるBPSDが前面に出る可能性を考慮して手術適応を慎重に検討する。また、特発性正常圧水頭症は脳梗塞などの脳血管障害、Binswanger病を中心とした脳血管性白質障害の併存が多いとされており、短期的にはこれらの治療効果に対する影響は少ないと報告されているが、長期的には治療効果を減弱させる可能性があることを考慮する。 | |||
=== 検査 === | === 検査 === | ||
==== 画像検査 ==== | ==== 画像検査 ==== | ||
正常圧水頭症に共通するCT / | 正常圧水頭症に共通するCT / MRI画像所見は、脳室拡大である。頭部外傷やくも膜下出血後の二次性正常圧水頭症では、数か月以内に著明に側脳室と第三脳室が全方向性に拡大し、くも膜下腔は広範囲の癒着により狭小化していることが多い<ref name=Yamada2016a><pubmed>27941913</pubmed></ref> 。また、著明な脳室拡大を伴う先天性要因の正常圧水頭症では脳回の菲薄化を認め、くも膜下腔は正常範囲内の大きさであることが多い<ref name=Yamada2017a><pubmed>29163345</pubmed></ref> 。一方、特発性正常圧水頭症では脳室拡大よりもDESHと呼ばれる「くも膜下腔の不均衡な脳脊髄液貯留」すなわちシルビウス裂の拡大と高位円蓋部脳溝の狭小化が、最も重要な画像所見である<ref name=Hashimoto2010><pubmed>21040519</pubmed></ref> 。また、シルビウス裂の拡大によって、側脳室や第三脳室は軸位断のx軸方向には拡大しにくく、冠状断のz軸頭頂方向へ拡大しやすく、側脳室の直上の脳は圧縮変形し、脳溝は狭くなりやすい。これらの病的な変形を指標で表わすと、広く認知されているEvans index(軸位断で側脳室前角最大横径/頭蓋内板最大横径)は拡大しにくく、z-Evans index(冠状断で側脳室前角のz軸方向の最大縦幅/正中頭蓋内径で)は拡大しやすい<ref name=Yamada2015a><pubmed>26359148</pubmed></ref> 。Brain / ventricle ratio(BVR:冠状断でz軸方向の側脳室直上の脳の最大縦幅/側脳室の最大縦幅)は、z-Evans indexよりも特発性正常圧水頭症に特異的な変形を反映して小さくなりやすい<ref name=Yamada2016b><pubmed>26915568</pubmed></ref> 。前交連と後交連を結ぶ直線(AC-PCライン)に垂直で、ACを通過する冠状断でBVRが1.0未満またはPCを通過する冠状断でBVRが1.5未満であれば, 特発性正常圧水頭症の可能性が高い。また、PCを通過する冠状断で脳梁角(callosal angle)が90度未満であれば、BVRと同様に特発性正常圧水頭症の可能性が高い。 | ||
==== 髄液排除試験(タップテスト) ==== | ==== 髄液排除試験(タップテスト) ==== | ||
| 71行目: | 42行目: | ||
これらの症状変化は、各国で様々な主観的な評価スケールが用いて評価されている。 | これらの症状変化は、各国で様々な主観的な評価スケールが用いて評価されている。 | ||
我が国もガイドライン作成委員会で作成したiNPH Grading Scaleが使われている<ref name=Guideline2020 /> | 我が国もガイドライン作成委員会で作成したiNPH Grading Scaleが使われている<ref name=Guideline2020 />。 | ||
{| class="wikitable" | {| class="wikitable" | ||
| 88行目: | 59行目: | ||
|} | |} | ||
しかし、主観的な評価スケールは検者間や施設間で判定が異なる可能性があり、歩行・運動機能評価には3m Timed Up & Go (TUG)、認知機能評価にはMini-Mental State Examination (MMSE)など、広く使われている客観的な評価法を取り入れることで、施設間での重症度評価を一致させる。 | |||
我が国の特発性正常圧水頭症診療ガイドラインの初版と第2版までは、TUGの時間(秒)がタップテスト前よりも10%以上の改善を陽性判定の暫定的な参考値としていたが<ref name=Guideline2020 /><ref name=Guideline2011 />、欧米では10%は誤差範囲内で、20%がカットオフ値として適切と意見が分かれていた。 | 我が国の特発性正常圧水頭症診療ガイドラインの初版と第2版までは、TUGの時間(秒)がタップテスト前よりも10%以上の改善を陽性判定の暫定的な参考値としていたが<ref name=Guideline2020 /><ref name=Guideline2011 />、欧米では10%は誤差範囲内で、20%がカットオフ値として適切と意見が分かれていた。 | ||
| 97行目: | 68行目: | ||
正常圧水頭症は基本的には進行性疾患であり、重症化する前にシャント術を検討した方が良い。ただし、アルツハイマー病や進行性核上性球麻痺などのパーキンソン病関連疾患との鑑別が困難の場合や併存によりシャント術の治療効果があまり期待できない患者、症状が軽微でタップテスト後の症状改善が客観的評価ではとらえられなかった患者に対しては、安易にシャント術を勧めるのではなく、慎重に治療方針を検討するべきである。 | 正常圧水頭症は基本的には進行性疾患であり、重症化する前にシャント術を検討した方が良い。ただし、アルツハイマー病や進行性核上性球麻痺などのパーキンソン病関連疾患との鑑別が困難の場合や併存によりシャント術の治療効果があまり期待できない患者、症状が軽微でタップテスト後の症状改善が客観的評価ではとらえられなかった患者に対しては、安易にシャント術を勧めるのではなく、慎重に治療方針を検討するべきである。 | ||
最も一般的な手術法は、脳室-腹腔(V-P)シャント術で、前頭部もしくは後頭部を穿頭して同側の側脳室にカテーテルを挿入し、圧可変式バルブを設置して、前胸部を経由して腹腔内にカテーテルを留置する方法が確立している。脳室カテーテルの先端が脳内に埋没した場合や腹腔カテーテルが皮下・腹膜外に逸脱した場合は、シャント機能不全(閉塞)しやすいことに留意して、慎重な手術を心掛ける<ref name=Yamada2019b><pubmed>30169861</pubmed></ref> 。 | |||
我が国では脳を穿刺しないL-Pシャント術が好まれる傾向にあり、タップテストように腰椎穿刺でカテーテルを留置し、側腹部皮下を経由して腹腔内にカテーテルを留置する。特に、全身麻酔のリスクが高い患者ではV-Pシャント術を避けて、腰椎麻酔でL-Pシャント術が行われることがある。脊柱管の狭窄や腰椎圧迫骨折などで脊髄くも膜下腔の狭い患者では、腰椎カテーテルの挿入でトラブルを来しやすく、L-Pシャント術よりもV-Pシャント術の方が適している。 | |||
腹膜炎や広範囲の腹腔内手術で腹腔内の癒着が疑われる患者や腹水が貯留している患者に対しては、腹腔内にカテーテルを留置しても髄液が吸収されず、シャント機能不全を来しやすく、脳室-心房(V-A)シャント術が第一選択となる。 | |||
中脳水道の狭窄や閉塞などの先天性要因の正常圧水頭症患者において、MRIの矢状断で第三脳室底のBallooningを認める場合、タップテスト陽性で、シャント術後に一時は症状が改善しても、脳室の大きさが過度に縮小し、しばらくして症状が急激に増悪するケースがある。このようなケースで、神経内視鏡下第三脳室底開窓術で症状が再び改善することがあり、最初から神経内視鏡下第三脳室底開窓術を考慮した方が良いという意見もある。方法は、神経内視鏡を側脳室前角に挿入し、モンロー孔を経由して第三脳室内へと進め、第三脳室底面の前方にある灰白隆起と呼ばれる薄い膜に穴を開け、バルーンカテーテルで穴を大きくする。しかし、二次性正常圧水頭症では広範囲のくも膜下腔の癒着による閉塞していることが多く<ref name=Yamada2016a></ref> 、DESH所見を呈する特発性正常圧水頭症では脳室とくも膜下腔の広い範囲で髄液が交通しており<ref name=Yamada2016b></ref> 、病態を考えれば第三脳室底の開窓は無効であり、脳室穿刺時の髄液排除による一時的な症状改善(タップテストと同じ)しか期待できないので、正常圧水頭症はsNPHと特発性正常圧水頭症、さらに先天性要因の正常圧水頭症の3つに分類した上で最適の治療方針を考える<ref name=Yamada2017a></ref> 。 | |||
==病態生理== | ==病態生理== | ||
重症のくも膜下出血の発症や頭部外傷から数か月後に好発する二次性正常圧水頭症の病因として、炎症反応による広範囲のくも膜の肥厚とくも膜下腔の癒着が第一に考えられる。脳間質液はくも膜下腔に排出できなくなり、全て脳室内へ流れ込むため、脳室が拡大するのではないかと考えられる。円蓋部くも膜下腔の広範囲に炎症を起こさせることで数か月後に正常圧水頭症を発症する動物モデルで立証されている。 | 重症のくも膜下出血の発症や頭部外傷から数か月後に好発する二次性正常圧水頭症の病因として、炎症反応による広範囲のくも膜の肥厚とくも膜下腔の癒着が第一に考えられる。脳間質液はくも膜下腔に排出できなくなり、全て脳室内へ流れ込むため、脳室が拡大するのではないかと考えられる。円蓋部くも膜下腔の広範囲に炎症を起こさせることで数か月後に正常圧水頭症を発症する動物モデルで立証されている。 | ||
中脳水道やモンロー孔の狭窄・閉塞に伴う先天性要因の正常圧水頭症は、古典的なBulk flow仮説に基づくと、髄液が上流から下流へ流れにくくなることで、上流の脳室が拡大すると考える。しかし、脈絡叢で生成される髄液や脳室内へ排出された脳間質液が、もしBulk flowで常に流れているのであれば、すぐに圧上昇を伴う急性水頭症となってしまい、年単位で症状が緩徐に進行する先天性要因の正常圧水頭症とはならないと考えられる。中脳水道やモンロー孔に狭窄や膜様物による閉塞があっても、髄液は通過できるものの心拍に同期したスムーズな往復運動は制限される可能性があり、わずかな圧勾配が生じて脳室が徐々に拡大するのではないかと考えられる。中脳水道やモンロー孔に狭窄・閉塞のない先天性要因の正常圧水頭症では、脳室壁を構成する上衣細胞表面の繊毛(cilia)が疾患関連遺伝子としていくつか同定されており、ciliaの機能障害や脱落によって脳室壁にグリオーシス・変性が引き起こされ、脳室壁のリモデリングの過程で脳室が拡大すると考えられる。 | |||
特発性正常圧水頭症は、『特発性』の名が示す通り、加齢以外の原因が明らかではない正常圧水頭症である。二次性正常圧水頭症患者の頭蓋内髄液総量は同年代の健常者よりも少ないが、典型的なDESHを呈する特発性正常圧水頭症では、頭蓋内髄液総量は同年代の健常者よりも増加していることから、特発性正常圧水頭症の病因には髄液の排泄もしくは吸収障害が関連していると考えられる<ref name=Yamada2016a></ref> 。脈絡叢が側脳室内に嵌入して付着する基部である脈絡裂(Choroidal fissure)は、特発性正常圧水頭症の脳室拡大で開大し、脈絡叢が脳室内側壁から離れて、髄膜が引き伸ばされて、主として側脳室下角と脳底槽を髄液が自由に交通できるようになることが関与していると考えられる<ref name=Yamada2016a></ref> 。さらに、心拍に同期した髄液の往復運動は、頭蓋内外への血液と髄液の交換的な移動が駆動力となっており、大孔部が最大である<ref name=Yamada2020><pubmed>32246220</pubmed></ref> 。そのため、髄液が往復運動しやすい脳底槽・シルビウス裂と脳室は拡大しやすく、逆に最も離れた高位円蓋部くも膜下腔では髄液の動きは少なく、拡大した脳底槽・シルビウス裂と脳室によって圧迫されると考えられる。 | |||
== 疫学 == | == 疫学 == | ||
2020年8月23日 (日) 10:32時点における版
山田 茂樹
滋賀医科大学 脳神経外科学講座
DOI:10.14931/bsd.9341 原稿受付日:2020年8月22日 原稿完成日:2020年X月X日
担当編集委員:山中 宏二(名古屋大学 環境医学研究所 病態神経科学)
英語名:normal pressure hydrocephalus 英略語:NPH 独:Normaldruckhydrozephalus 仏:hydrocéphalie à pression normale
成人期に発症する頭蓋内圧が正常範囲内の慢性水頭症。頭部外傷、くも膜下出血などに続発する続発性正常圧水頭症と、先行する疾患が明らかではない特発性正常圧水頭症、さらに先天性要因の関連が示唆される成人発症先天性要因の正常圧水頭症の3つに大別して診断・治療を考える。歩行障害、物忘れ、排尿障害のいずれかの症状が認められ、頭部CT/脳MRI検査で、脳室拡大、シルビウス裂の開大、高位円蓋部脳溝の狭小化の画像所見を認めれば、特発性正常圧水頭症の可能性を考える。正常圧水頭症は基本的には進行性疾患であり、重症化する前に髄液シャント手術を検討した方が良い。
正常圧水頭症とは
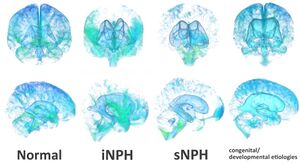
背景
1965年にAdamsらが提唱した正常圧水頭症(normal pressure hydrocephalus, NPH)は、胎生期や小児期に発症する水頭症とは異なり、脳室は拡大しているが脳脊髄液の圧は正常範囲内で、成人期、多くは高齢になってから歩行障害、認知障害、排尿障害などの症状が緩徐に進行し、脳脊髄液シャント術によって症状が改善する疾患である。髄液の経路の閉塞(非交通性)の有無には言及していないが、多くは中脳水道の狭窄や閉塞のない交通性の水頭症である[1] 。頭部外傷、くも膜下出血、脳内出血、髄膜炎、脳腫瘍などの先行脳疾患に続発する二次性正常圧水頭症(secondary Normal Pressure Hydrocephalus, sNPH)と、原因となる疾患が明らかではない特発性正常圧水頭症(idiopathic Normal Pressure Hydrocephalus, iNPH)の2つに分類されてきた。当初は、画像検査で脳室の著明な拡大によって見つかる先天性要因あるいは発達異常に伴う正常圧水頭症(congenital/developmental etiologies)も、先行性脳疾患がなく、歩行障害、認知障害、排尿障害を主症状としており特発性正常圧水頭症に含まれていた可能性があるが、この病態は症状の進行や治療方針、治療効果がいわゆる特発性正常圧水頭症とは異なるため、二次性正常圧水頭症、特発性正常圧水頭症とは明確に区別するために、別の分類に定義されている(図)。
歴史的推移
1965年に初めて提唱されて以降[1] 、特発性正常圧水頭症に関する報告が続き、1970年代は“治療可能な認知症(treatable dementia)”として注目された。しかし、診断基準や手術適応が曖昧なままにシャント術が過剰に行われた結果、術後に症状が改善しない症例や、逆に悪化した症例が増加し、治療介入に否定的な医師が増え、特発性正常圧水頭症に対するシャント術が一時廃れた暗黒時代があった。それでも、1982年にWikkelsöが髄液排除試験(タップテスト)を初めて報告し[2] 、同時期に米国のCodman社が正常圧水頭症の名付け親であるHakimと共同で髄液排出量を調整できるシャントバルブの開発に着手し、1992年にCodman-Medos Programmable Hakim valveが誕生して髄液排出量が調整できるになると、治療に伴う重篤な合併症、死亡率が大幅に減り、再び正常圧水頭症に対する積極的な診断・治療介入の機運が高まるきっかけとなった。
我が国では2000年に石川正恒が発起人となって第1回日本正常圧水頭症研究会(2012年に研究会から学会へと移行)が発足し、2004年に世界に先駆けて「特発性正常圧水頭症診療ガイドライン」が刊行された[3]。この初版のガイドラインでは、タップテストで慎重に手術適応を検討した上でシャント手術を勧めるよう、診断基準を厳格にすることで、治療成績が向上し、特発性正常圧水頭症が再認識されるようになった。さらに、2004年に石川正恒が中心となって全国多施設前向きコホート研究Study of idiopathic Normal-Pressure Hydrocephalus on Neurological Improvement(SINPHONI)が行われ、特発性正常圧水頭症に特徴的な画像所見をDisproportionately Enlarged Subarachnoid-space Hydrocephalus(DESH)と命名し、世界で広くDESHが認知されるようになった[4] 。
海外では同じ頃、2004年にWikkelsöが中心となってヨーロッパ13ヵ国が参加した多施設共同研究がスタートし、2005年にMarmarouが中心となって初の国際ガイドラインが刊行され[5] 、2006年にWikkelsöが発起人となって第1回国際水頭症学会がスウェーデンで開催された。
2010年にSINPHONIの最初の報告で、歩行障害、物忘れ、尿失禁の3徴があり、DESH(特に高位円蓋部くも膜下腔の狭小化)を認める患者ではタップテストの反応に関わらず、脳室-腹腔(V-P)シャント術が8割に有効であることが明らかとなり、2011年に発刊された「特発性正常圧水頭症診療ガイドライン第2版」では、この結果に基づいて診断フローチャートが改定された[6] 。同時期、我が国では特発性正常圧水頭症に対してV-Pシャント術よりも腰椎くも膜下腔-腹腔(L-P)シャント術が好まれていたが、世界ではL-Pシャント術はほとんど行われていなかったため、2010年にオープンラベルランダム化比較試験SINPHONI-2が行われ、2015年にThe Lancet NeurologyにL-Pシャント術の有効性を証明する結果が報告された[7] 。これらの結果を踏まえて、2020年に「特発性正常圧水頭症診療ガイドライン第3版」が刊行され[8] 、より確かな診断と治療技術の進歩、症状改善の予測精度の向上により、恩恵を受けられる患者が増加している。
診断
診断基準
特発性正常圧水頭症はいつ発症したか、いつ歩行障害、認知障害、尿失禁などの症状が始まったのか定かではなく、緩徐に症状が進行することが多い。また、高齢者では特発性正常圧水頭症以外の様々な原因によっても同様の症状をきたすことがあり、他の疾患の鑑別は必ずしも容易ではない。CT scanやMRIの脳画像では脳萎縮と見誤られることがある。そこで、年齢が60歳以上でCT/MRI画像上脳室拡大を認める場合にまずは特発性正常圧水頭症の可能性を疑うという意味で『特発性正常圧水頭症疑い(suspected iNPH)』とし、さらに歩行障害、認知障害、尿失禁の3徴のうち1つ以上があり、他の疾患が否定的である場合を『特発性正常圧水頭症の可能性がある(possible iNPH)』、CT/MRI画像上DESH所見を認め、歩行障害を認める場合もしくはタップテストで陽性の場合を『確からしい特発性正常圧水頭症(probable iNPH)』、シャント術後に症状が改善した場合を『確実な特発性正常圧水頭症(definite iNPH)』とする診断アルゴリズムが「特発性正常圧水頭症診療ガイドライン第3版」では採用されている[8] 。ただし、手術合併症、シャント機能不全、髄液排出量の不足(アンダードレナージ)などの原因によって、不幸にもシャント術後に症状改善が得られない患者も少なくなく、そのような場合にdefinite iNPHの定義には当てはまらず、症状改善の判定には主観的評価が含まれ、判定方法が施設間で統一されていないため、これらの診断区分は特発性正常圧水頭症の診断の難しさを反映している。
鑑別診断/併存疾患
アルツハイマー病やパーキンソン病、進行性核上性球麻痺、レビー小体型認知症等のパーキンソン病関連疾患との鑑別が重要である。特に、小刻み歩行、すり足、すくみ足などの病的歩容はパーキンソン病と類似している。パーキンソン病では号令や線などの外的キュー(きっかけ)やドーパミン製剤によって歩行の改善を認めるが、特発性正常圧水頭症では改善せず、特発性正常圧水頭症では開脚(歩隔が広い)歩容などの違いがある。認知障害では、アルツハイマー病で出現頻度の高い妄想・興奮・抑うつ・易怒性、さらに徘徊をはじめとする異常行動などの行動心理症状(behavioral and psychological symptoms of dementia;BPSD)は特発性正常圧水頭症では出現頻度が低く、シャント術後にも増悪しないが、特発性正常圧水頭症はアルツハイマー病の併存率が比較的高いと報告されており、そのような場合はシャント術後にアルツハイマー病によるBPSDが前面に出る可能性を考慮して手術適応を慎重に検討する。また、特発性正常圧水頭症は脳梗塞などの脳血管障害、Binswanger病を中心とした脳血管性白質障害の併存が多いとされており、短期的にはこれらの治療効果に対する影響は少ないと報告されているが、長期的には治療効果を減弱させる可能性があることを考慮する。
検査
画像検査
正常圧水頭症に共通するCT / MRI画像所見は、脳室拡大である。頭部外傷やくも膜下出血後の二次性正常圧水頭症では、数か月以内に著明に側脳室と第三脳室が全方向性に拡大し、くも膜下腔は広範囲の癒着により狭小化していることが多い[9] 。また、著明な脳室拡大を伴う先天性要因の正常圧水頭症では脳回の菲薄化を認め、くも膜下腔は正常範囲内の大きさであることが多い[10] 。一方、特発性正常圧水頭症では脳室拡大よりもDESHと呼ばれる「くも膜下腔の不均衡な脳脊髄液貯留」すなわちシルビウス裂の拡大と高位円蓋部脳溝の狭小化が、最も重要な画像所見である[4] 。また、シルビウス裂の拡大によって、側脳室や第三脳室は軸位断のx軸方向には拡大しにくく、冠状断のz軸頭頂方向へ拡大しやすく、側脳室の直上の脳は圧縮変形し、脳溝は狭くなりやすい。これらの病的な変形を指標で表わすと、広く認知されているEvans index(軸位断で側脳室前角最大横径/頭蓋内板最大横径)は拡大しにくく、z-Evans index(冠状断で側脳室前角のz軸方向の最大縦幅/正中頭蓋内径で)は拡大しやすい[11] 。Brain / ventricle ratio(BVR:冠状断でz軸方向の側脳室直上の脳の最大縦幅/側脳室の最大縦幅)は、z-Evans indexよりも特発性正常圧水頭症に特異的な変形を反映して小さくなりやすい[12] 。前交連と後交連を結ぶ直線(AC-PCライン)に垂直で、ACを通過する冠状断でBVRが1.0未満またはPCを通過する冠状断でBVRが1.5未満であれば, 特発性正常圧水頭症の可能性が高い。また、PCを通過する冠状断で脳梁角(callosal angle)が90度未満であれば、BVRと同様に特発性正常圧水頭症の可能性が高い。
髄液排除試験(タップテスト)
タップテストは、腰椎穿刺で30~50mlの髄液を自然滴下で排除する方法が推奨されているが、この髄液排出量の範囲であれば陽性判定率や感度・特異度に差はないとされており、連日行う意義は低く、髄液排出量よりも臨床症状の変化を評価する方法とタイミングが重要である[8]。歩行障害のタイミングを検討した論文では、タップテスト後2~4時間もしくは翌日(24時間後)の評価が多いが、評価時期について検討した報告では、タップテスト後2~4時間では改善率は低く、翌日、さらに2日目と改善率が上昇して、3日目以降には改善率が下がったとあり[13] 、タップテストの直後と1週間後の外来診察時に評価して、その間の経過を物忘れのある患者にゆだねると、歩行障害が改善していた時期を見逃して、誤ってタップテスト陰性と判定してしまう可能性があることに留意する。認知障害と排尿障害については、歩行障害よりも遅れて改善する傾向にあると言われているが、最適な評価時期についてのエビデンスは確立していない。
タップテストの感度は平均58%、特異度は平均75%とシステマティックレビューで報告されており[14] 、タップテストで症状改善を認め、陽性と判定された場合は特発性正常圧水頭症である可能性が高いが、逆にタップテストで陰性と判定された場合でも特発性正常圧水頭症を除外せず、シャント術で症状が改善する可能性があること(偽陰性)に留意する必要がある。特に、発症してからタップテストまでの期間が長いほど偽陰性率が高く、タップテストに反応しなくともシャント術後に症状が改善する可能性がある[15] 。
これらの症状変化は、各国で様々な主観的な評価スケールが用いて評価されている。
我が国もガイドライン作成委員会で作成したiNPH Grading Scaleが使われている[8]。
| 重症度 | 歩行障害 | 認知障害 | 排尿障害 |
|---|---|---|---|
| 0 | 正常 | 正常 | 正常 |
| 1 | ふらつきや歩行障害の自覚 | 注意・記憶障害の自覚 | 頻尿,または尿意切迫 |
| 2 | 補助器具(杖,手すりなど)を使わずに自立歩行が可能な歩行障害 | 注意力の低下、記憶障害はあるが、時間・場所の見当識は良好 | 時折の失禁 (1~3回/ 週以上) |
| 3 | 補助器具や介助がなければ歩行不能 | 時間・場所の見当識障害 | 頻回の尿失禁 (1回/日以上) |
| 4 | 介助しても歩行不能 | 見当識障害のため状況判断ができず、意味ある会話が成立しない | 膀胱機能が全くコントロールできない |
しかし、主観的な評価スケールは検者間や施設間で判定が異なる可能性があり、歩行・運動機能評価には3m Timed Up & Go (TUG)、認知機能評価にはMini-Mental State Examination (MMSE)など、広く使われている客観的な評価法を取り入れることで、施設間での重症度評価を一致させる。
我が国の特発性正常圧水頭症診療ガイドラインの初版と第2版までは、TUGの時間(秒)がタップテスト前よりも10%以上の改善を陽性判定の暫定的な参考値としていたが[8][6]、欧米では10%は誤差範囲内で、20%がカットオフ値として適切と意見が分かれていた。
SINPHONIとSINPHONI-2の結果では、タップテスト前後のTUGの時間短縮で何%をカットオフ値としても、シャント術前後のTUGの時間短縮には反映されず、改善率ではなくTUGの時間(秒)そのものを尺度として使用することで、反映されることが明らかとなった[16] 。タップテスト後にTUGが5秒以上短縮していれば、シャント術1年後に約65%の確率で5秒以上短縮、約40%の確率で10秒以上短縮が見込める。ただし、TUGが10秒前後の歩行障害軽度者で5秒短縮することは不可能であり、TUGの時間では判別できなかった。そこで、iPhone内蔵加速度センサーを用いてTUG動作中の体幹部の前後・上下・左右の3方向への加速度を経時的に記録し、3軸グラフ上にプロットした軌跡の95%信頼楕円体の体積を計測すると、TUGの時間で判別できなかった歩行障害軽度者において楕円体の体積がタップテスト後やシャント術後に拡大することが明らかとなった[17] 。そこで、TUGの時間と体幹の3次元的加速度の95%信頼楕円体体積を組み合わせた『iTUGスコア』を新たな歩行障害の重症度の評価尺度を提案し、このiTUGスコアを簡便に計測できる無料iPhoneアプリ『Hacaro-iTUG』(株式会社デジタル・スタンダード提供)がiNPHの診療を積極的に行っている施設で使われている。
治療
正常圧水頭症は基本的には進行性疾患であり、重症化する前にシャント術を検討した方が良い。ただし、アルツハイマー病や進行性核上性球麻痺などのパーキンソン病関連疾患との鑑別が困難の場合や併存によりシャント術の治療効果があまり期待できない患者、症状が軽微でタップテスト後の症状改善が客観的評価ではとらえられなかった患者に対しては、安易にシャント術を勧めるのではなく、慎重に治療方針を検討するべきである。
最も一般的な手術法は、脳室-腹腔(V-P)シャント術で、前頭部もしくは後頭部を穿頭して同側の側脳室にカテーテルを挿入し、圧可変式バルブを設置して、前胸部を経由して腹腔内にカテーテルを留置する方法が確立している。脳室カテーテルの先端が脳内に埋没した場合や腹腔カテーテルが皮下・腹膜外に逸脱した場合は、シャント機能不全(閉塞)しやすいことに留意して、慎重な手術を心掛ける[18] 。
我が国では脳を穿刺しないL-Pシャント術が好まれる傾向にあり、タップテストように腰椎穿刺でカテーテルを留置し、側腹部皮下を経由して腹腔内にカテーテルを留置する。特に、全身麻酔のリスクが高い患者ではV-Pシャント術を避けて、腰椎麻酔でL-Pシャント術が行われることがある。脊柱管の狭窄や腰椎圧迫骨折などで脊髄くも膜下腔の狭い患者では、腰椎カテーテルの挿入でトラブルを来しやすく、L-Pシャント術よりもV-Pシャント術の方が適している。
腹膜炎や広範囲の腹腔内手術で腹腔内の癒着が疑われる患者や腹水が貯留している患者に対しては、腹腔内にカテーテルを留置しても髄液が吸収されず、シャント機能不全を来しやすく、脳室-心房(V-A)シャント術が第一選択となる。
中脳水道の狭窄や閉塞などの先天性要因の正常圧水頭症患者において、MRIの矢状断で第三脳室底のBallooningを認める場合、タップテスト陽性で、シャント術後に一時は症状が改善しても、脳室の大きさが過度に縮小し、しばらくして症状が急激に増悪するケースがある。このようなケースで、神経内視鏡下第三脳室底開窓術で症状が再び改善することがあり、最初から神経内視鏡下第三脳室底開窓術を考慮した方が良いという意見もある。方法は、神経内視鏡を側脳室前角に挿入し、モンロー孔を経由して第三脳室内へと進め、第三脳室底面の前方にある灰白隆起と呼ばれる薄い膜に穴を開け、バルーンカテーテルで穴を大きくする。しかし、二次性正常圧水頭症では広範囲のくも膜下腔の癒着による閉塞していることが多く[9] 、DESH所見を呈する特発性正常圧水頭症では脳室とくも膜下腔の広い範囲で髄液が交通しており[12] 、病態を考えれば第三脳室底の開窓は無効であり、脳室穿刺時の髄液排除による一時的な症状改善(タップテストと同じ)しか期待できないので、正常圧水頭症はsNPHと特発性正常圧水頭症、さらに先天性要因の正常圧水頭症の3つに分類した上で最適の治療方針を考える[10] 。
病態生理
重症のくも膜下出血の発症や頭部外傷から数か月後に好発する二次性正常圧水頭症の病因として、炎症反応による広範囲のくも膜の肥厚とくも膜下腔の癒着が第一に考えられる。脳間質液はくも膜下腔に排出できなくなり、全て脳室内へ流れ込むため、脳室が拡大するのではないかと考えられる。円蓋部くも膜下腔の広範囲に炎症を起こさせることで数か月後に正常圧水頭症を発症する動物モデルで立証されている。
中脳水道やモンロー孔の狭窄・閉塞に伴う先天性要因の正常圧水頭症は、古典的なBulk flow仮説に基づくと、髄液が上流から下流へ流れにくくなることで、上流の脳室が拡大すると考える。しかし、脈絡叢で生成される髄液や脳室内へ排出された脳間質液が、もしBulk flowで常に流れているのであれば、すぐに圧上昇を伴う急性水頭症となってしまい、年単位で症状が緩徐に進行する先天性要因の正常圧水頭症とはならないと考えられる。中脳水道やモンロー孔に狭窄や膜様物による閉塞があっても、髄液は通過できるものの心拍に同期したスムーズな往復運動は制限される可能性があり、わずかな圧勾配が生じて脳室が徐々に拡大するのではないかと考えられる。中脳水道やモンロー孔に狭窄・閉塞のない先天性要因の正常圧水頭症では、脳室壁を構成する上衣細胞表面の繊毛(cilia)が疾患関連遺伝子としていくつか同定されており、ciliaの機能障害や脱落によって脳室壁にグリオーシス・変性が引き起こされ、脳室壁のリモデリングの過程で脳室が拡大すると考えられる。
特発性正常圧水頭症は、『特発性』の名が示す通り、加齢以外の原因が明らかではない正常圧水頭症である。二次性正常圧水頭症患者の頭蓋内髄液総量は同年代の健常者よりも少ないが、典型的なDESHを呈する特発性正常圧水頭症では、頭蓋内髄液総量は同年代の健常者よりも増加していることから、特発性正常圧水頭症の病因には髄液の排泄もしくは吸収障害が関連していると考えられる[9] 。脈絡叢が側脳室内に嵌入して付着する基部である脈絡裂(Choroidal fissure)は、特発性正常圧水頭症の脳室拡大で開大し、脈絡叢が脳室内側壁から離れて、髄膜が引き伸ばされて、主として側脳室下角と脳底槽を髄液が自由に交通できるようになることが関与していると考えられる[9] 。さらに、心拍に同期した髄液の往復運動は、頭蓋内外への血液と髄液の交換的な移動が駆動力となっており、大孔部が最大である[19] 。そのため、髄液が往復運動しやすい脳底槽・シルビウス裂と脳室は拡大しやすく、逆に最も離れた高位円蓋部くも膜下腔では髄液の動きは少なく、拡大した脳底槽・シルビウス裂と脳室によって圧迫されると考えられる。
疫学
地域住民を対象としたpopulation-based studyの報告から、特発性正常圧水頭症の有病率は約3%未満(80歳以上では6~9%)、罹患率は年間10万人当たり約120人と推定される[8] 。厚生労働科学研究費難治性疾患等政策研究事業「正常圧水頭症の疫学・病態と治療に関する研究」班による全国病院疫学調査によれば、2012年の一年間に12,900人が特発性正常圧水頭症と診断され、このうち6,700人(52%)がシャント術を受けた[20] 。この結果に基づいて推定される受診率は年間10万人当たり約10人であり、多くの特発性正常圧水頭症患者は受診していないもしくは受診しても特発性正常圧水頭症と診断されておらず、潜在的な特発性正常圧水頭症患者が10倍以上隠れている可能性がある。
先天性要因の正常圧水頭症は、脳室拡大が顕著であるため、比較的に若い頃にCT / MRI画像検査で発見されやすいが、症状が非常に軽いため長期間シャント術を行われないまま経過観察されることが多い。それでも受診率は特発性正常圧水頭症の約10分の1と推定され、特発性正常圧水頭症よりもかなり有病率は低いと推計される。
二次性正常圧水頭症は先行する疾患によって発生頻度が異なるため、罹患率や有病率のデータに乏しいが、我が国の脳卒中データバンクからの報告では、登録されたくも膜下出血患者の36%が二次性正常圧水頭症となっている[21] 。
参考文献
- ↑ 1.0 1.1
ADAMS, R.D., FISHER, C.M., HAKIM, S., OJEMANN, R.G., & SWEET, W.H. (1965).
SYMPTOMATIC OCCULT HYDROCEPHALUS WITH "NORMAL" CEREBROSPINAL-FLUID PRESSURE.A TREATABLE SYNDROME. The New England journal of medicine, 273, 117-26. [PubMed:14303656] [WorldCat] [DOI] - ↑
Wikkelsø, C., Andersson, H., Blomstrand, C., & Lindqvist, G. (1982).
The clinical effect of lumbar puncture in normal pressure hydrocephalus. Journal of neurology, neurosurgery, and psychiatry, 45(1), 64-9. [PubMed:7062072] [PMC] [WorldCat] [DOI] - ↑ 日本正常圧水頭症研究会「特発性正常圧水頭症診療ガイドライン作成委員会」 (2004).
特発性正常圧水頭症診療ガイドライン〔第1版〕. メディカルレビュー社 - ↑ 4.0 4.1
Hashimoto, M., Ishikawa, M., Mori, E., Kuwana, N., & Study of INPH on neurological improvement (SINPHONI) (2010).
Diagnosis of idiopathic normal pressure hydrocephalus is supported by MRI-based scheme: a prospective cohort study. Cerebrospinal fluid research, 7, 18. [PubMed:21040519] [PMC] [WorldCat] [DOI] - ↑
Marmarou, A., Bergsneider, M., Relkin, N., Klinge, P., & Black, P.M. (2005).
Development of guidelines for idiopathic normal-pressure hydrocephalus: introduction. Neurosurgery, 57(3 Suppl), S1-3; discussion ii-v. [PubMed:16160424] [WorldCat] [DOI] - ↑ 6.0 6.1 日本正常圧水頭症学会「特発性正常圧水頭症診療ガイドライン作成委員会」 (2011)
特発性正常圧水頭症診療ガイドライン[第2版]. メディカルレビュー社 - ↑
Kazui, H., Miyajima, M., Mori, E., Ishikawa, M., & SINPHONI-2 Investigators (2015).
Lumboperitoneal shunt surgery for idiopathic normal pressure hydrocephalus (SINPHONI-2): an open-label randomised trial. The Lancet. Neurology, 14(6), 585-94. [PubMed:25934242] [WorldCat] [DOI] - ↑ 8.0 8.1 8.2 8.3 8.4 8.5 日本正常圧水頭症学会「特発性正常圧水頭症の診療ガイドライン作成に関する研究班」 (2020).
特発性正常圧水頭症診療ガイドライン[第3版]. メディカルレビュー社 - ↑ 9.0 9.1 9.2 9.3
Yamada, S., Ishikawa, M., Iwamuro, Y., & Yamamoto, K. (2016).
Choroidal fissure acts as an overflow device in cerebrospinal fluid drainage: morphological comparison between idiopathic and secondary normal-pressure hydrocephalus. Scientific reports, 6, 39070. [PubMed:27941913] [PMC] [WorldCat] [DOI] - ↑ 10.0 10.1
Yamada, S., Ishikawa, M., & Yamamoto, K. (2017).
Fluid Distribution Pattern in Adult-Onset Congenital, Idiopathic, and Secondary Normal-Pressure Hydrocephalus: Implications for Clinical Care. Frontiers in neurology, 8, 583. [PubMed:29163345] [PMC] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., & Yamamoto, K. (2015).
Optimal Diagnostic Indices for Idiopathic Normal Pressure Hydrocephalus Based on the 3D Quantitative Volumetric Analysis for the Cerebral Ventricle and Subarachnoid Space. AJNR. American journal of neuroradiology, 36(12), 2262-9. [PubMed:26359148] [WorldCat] [DOI] - ↑ 12.0 12.1
Yamada, S., Ishikawa, M., & Yamamoto, K. (2016).
Comparison of CSF Distribution between Idiopathic Normal Pressure Hydrocephalus and Alzheimer Disease. AJNR. American journal of neuroradiology, 37(7), 1249-55. [PubMed:26915568] [WorldCat] [DOI] - ↑
Schniepp, R., Trabold, R., Romagna, A., Akrami, F., Hesselbarth, K., Wuehr, M., ..., & Jahn, K. (2017).
Walking assessment after lumbar puncture in normal-pressure hydrocephalus: a delayed improvement over 3 days. Journal of neurosurgery, 126(1), 148-157. [PubMed:26991388] [WorldCat] [DOI] - ↑
Mihalj, M. (2016).
CSF tap test - Obsolete or appropriate test for predicting shunt responsiveness? A systemic review. Journal of the neurological sciences, 370, 157. [PubMed:27772748] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., Miyajima, M., Atsuchi, M., Kimura, T., Kazui, H., ..., & SINPHONI-2 Investigators (Appendix) (2017).
Disease duration: the key to accurate CSF tap test in iNPH. Acta neurologica Scandinavica, 135(2), 189-196. [PubMed:26923727] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., Miyajima, M., Nakajima, M., Atsuchi, M., Kimura, T., ..., & Mori, E. (2017).
Timed up and go test at tap test and shunt surgery in idiopathic normal pressure hydrocephalus. Neurology. Clinical practice, 7(2), 98-108. [PubMed:29185546] [PMC] [WorldCat] [DOI] - ↑
Yamada, S., Aoyagi, Y., Yamamoto, K., & Ishikawa, M. (2019).
Quantitative Evaluation of Gait Disturbance on an Instrumented Timed Up-and-go Test. Aging and disease, 10(1), 23-36. [PubMed:30705765] [PMC] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., & Yamamoto, K. (2019).
Utility of Preoperative Simulation for Ventricular Catheter Placement via a Parieto-Occipital Approach in Normal-Pressure Hydrocephalus. Operative neurosurgery (Hagerstown, Md.), 16(6), 647-657. [PubMed:30169861] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., Ito, H., Yamamoto, K., Yamaguchi, M., Oshima, M., & Nozaki, K. (2020).
Cerebrospinal fluid dynamics in idiopathic normal pressure hydrocephalus on four-dimensional flow imaging. European radiology, 30(8), 4454-4465. [PubMed:32246220] [WorldCat] [DOI] - ↑
Kuriyama, N., Miyajima, M., Nakajima, M., Kurosawa, M., Fukushima, W., Watanabe, Y., ..., & Arai, H. (2017).
Nationwide hospital-based survey of idiopathic normal pressure hydrocephalus in Japan: Epidemiological and clinical characteristics. Brain and behavior, 7(3), e00635. [PubMed:28293475] [PMC] [WorldCat] [DOI] - ↑
Yamada, S., Ishikawa, M., Yamamoto, K., Ino, T., Kimura, T., Kobayashi, S., & Japan Standard Stroke Registry Study Group (2015).
Aneurysm location and clipping versus coiling for development of secondary normal-pressure hydrocephalus after aneurysmal subarachnoid hemorrhage: Japanese Stroke DataBank. Journal of neurosurgery, 123(6), 1555-61. [PubMed:26230474] [WorldCat] [DOI]