重症筋無力症
今井 富裕
札幌医科大学保健医療学部大学院末梢神経筋障害学
札幌医科大学附属病院脳神経内科
(2021年4月より)
国立病院機構箱根病院神経筋・難病診療センター
DOI:10.14931/bsd.9552 原稿受付日:2020年11月30日 原稿完成日:2020年12月4日
担当編集委員:漆谷 真(滋賀医科大学 脳神経内科)
英:myasthenia gravis 独:Myasthenia gravis 仏:myasthénie
英略称:MG
重症筋無力症はシナプス後膜の標的抗原に対する自己抗体の作用によって神経筋伝達が障害される自己免疫疾患である。成人発症重症筋無力症の臨床病型は大きく眼筋型と全身型に分けられ、重症筋無力症症状、病原性自己抗体、神経筋接合部障害を明らかにする臨床検査の組み合わせで診断される。重症筋無力症症状の評価や治療効果に判定には、MG-ADLやQMGなど複数の評価方法が用いられている。眼筋型重症筋無力症と全身型重症筋無力症では治療方針が異なり、全身型重症筋無力症では早期から積極的に免疫療法を行い、重症筋無力症症状をできるだけ早期に改善し、経口ステロイド薬を少量にとどめる治療方針が推奨されている。しかしながら、現行の免疫治療の組み合わせでは治療目標に到達しない症例が存在するため、モノクローナル抗体製剤を中心とした臨床治験が進められている。
はじめに
神経筋接合部は血液神経関門がないという解剖学的特徴から、病原性自己抗体の標的になりやすい。重症筋無力症は(myasthenia gravis: MG)は神経筋接合部疾患の中で最も頻度が高く、シナプス後膜の標的抗原に対する自己抗体の作用によって神経筋伝達が障害される自己免疫疾患である。
このような重症筋無力症の疾患概念が確立するには、1672年の最初の症例報告から約300年の年月を要している(表1)[1]。1960年代に重症筋無力症が運動終板のタンパク質を標的とする抗体によって引き起こされることが判明した後、1970年代になって最初に明らかにされた自己抗体はシナプス後膜のアセチルコリン受容体(acetylcholine receptor: AChR)を標的抗原とする抗AChR抗体である。2001 年には筋特異的受容体型チロシンキナーゼ(muscle-specific receptor tyrosine kinase: MuSK)に対する抗体(MuSK抗体)[2]が、 2011年にはLDL受容体関連タンパク質4(low-density lipoprotein receptor-related protein 4に対する抗体(抗Lrp4抗体) [3]が報告された。
重症筋無力症治療の歴史は、1913年のSauerbruch et al.の胸腺摘除術に始まる。1934年にWalkerが重症筋無力症に対する抗コリンエステラーゼ薬の有効性を報告し、1970年前半まではこの2つが重症筋無力症治療の主体であった。重症筋無力症が自己免疫疾患であることが明らかになると、1970 年代の後半頃からステロイド薬が投与されるようになった。1980年代になると高用量のステロイド薬を長期に使用する方法が行われるようになり、経口ステロイドの高用量漸増漸減投与法が定着した。重症筋無力症クリーゼ(急性増悪のため呼吸不全に陥り気管内挿管や人工呼吸管理を必要とする状態)などの時には血液浄化療法が併用され、重症筋無力症の死亡率は著明に低下したが、経口ステロイド薬の長期連用による有害事象が問題となってきた。
現在、わが国の重症筋無力症診療ガイドラインでは、経口ステロイドを少量におさえ、他の免疫抑制剤や免疫グロブリンや血液浄化療法を早期から併用することによって、できるだけ早く治療目標に到達することを試みる方針が推奨されている[4]。しかしながら、依然として治療目標に到達できない症例が一定数以上存在するため、分子標的薬を中心とした新薬の開発が進んでいる。
| 西暦 | できごと |
|---|---|
| 1672年 | Willis が最初の症例報告 |
| 1895年 | Jollyがmyasthenia gravisと命名、反復刺激で漸減現象が出ることを証明 |
| 1913年 | Sauerbruchが胸腺摘除の有効性を報告 |
| 1934年 | Walkerが抗コリンエステラーゼ剤の有効性を報告 |
| 1936年 | 神経筋接合部におけるアセチルコリンの重要性 |
| 1940年代 | 胸腺摘除 |
| 1952年 | 微小終板電位の発見 |
| 1950年代 | 呼吸管理の発展 |
| 1960年 | 重症筋無力症は運動終板のタンパク質に対する抗体でおきる |
| 1962年 | α-ブンガロトキシンが神経筋接合部に結合する |
| 1964年 | 重症筋無力症では微小終板電位が減少する |
| 1971年 | α-ブンガロトキシンがシビレエイの AChRに結合 |
| 1973年 | 重症筋無力症ではα-ブンガロトキシン 結合部位が減少 |
| 1973年 | AChRで免疫することで実験的重症筋無力症の作製に成功 |
| 1975年 | 患者IgGによりpassive transfer成功 |
| 1970年代 | 免疫抑制剤、血漿交換 |
| 1980年頃 | ステロイド大量療法がおこなわれはじめる |
| 1980年代 | 免疫グロブリン療法 |
| 2000年 | タクロリムスが保険適応となる(胸腺摘除術後・ステロイド抵抗性の重症筋無力症) |
| 2001年 | 重症筋無力症の新しい抗体、抗MuSK抗体の発見 |
| 2006年 | シクロスポリンが保険適応となる(胸腺摘除術後・ステロイド抵抗性の重症筋無力症) |
| 2009年 | タクロリムスの適応拡大(重症筋無力症すべてに適応) |
| 2011年 | 重症筋無力症の新しい抗体:抗Lrp4 抗体の発見 |
| 2011年 | 免疫グロブリン療法が保険適応となる |
| 2017年 | 全身型重症筋無力症に対してエクリズマブ保険適応取得。 |
病因・病態生理
重症筋無力症で検出される自己抗体としては、抗AChR抗体、MuSK抗体、抗Lrp4抗体が知られている。重症筋無力症全体の約80-85%が抗AChR抗体陽性で、数%がMuSK抗体陽性である[4]。両者とも陰性の重症筋無力症(double-seronegative MG)の約10%に抗Lrp4抗体が検出される。このうち、重症筋無力症診断基準案 2013[4]に病原性自己抗体として記載されているのは、抗AChR抗体とMuSK抗体である(表2)。
| A.症状 (1)眼瞼下垂 |
| B.病原性自己抗体 (1)抗アセチルコリン受容体(AChR)抗体陽性 |
| C.神経筋接合部障害 (1)眼瞼の易疲労性試験陽性 |
| D.判定 以下のいずれかの場合、重症筋無力症と診断する |
抗AChR抗体
抗AChR抗体がAChRに作用する機序としては、
- アセチルコリンとAChRとの結合を阻害する抗体(ブロッキング抗体)
- 抗体とAChRの結合に伴うAChRの崩壊促進による分子の寿命短縮
- 補体介在性に因る運動終板破壊
が推測されている。このうち、3.の機序による運動終板の破壊とAChRの数が減少が最も重要な発症機序を考えられている。抗AChR抗体測定法はLindstrom et al.[5]によって開発されたが、その後の分子レベルの研究から、AChRα1サブユニットの67〜76領域を含むN末端部が主要免疫原性領域(main immunogenic region:MIR)と推測されている。抗AChR抗体の産生には、重症筋無力症発症時の胸腺異常が強く関与していると考えられている。
抗AChR抗体価は正常上限値を低く設定することによって偽陽性になる可能性がある。正常上限値を平均+3 S.D.で設定すると、数%の偽陽性が生じると考えられる。後述のMuSK抗体には偽陽性がほとんどみられない。偽陰性を防ぐために、clustered抗AChR抗体やclustered MuSK抗体を測定することがある。これまで通常のRIA法で陰性を示した患者を調査するために研究目的で使用されることが多かったが、今後double-seronegative MGの診断に活用される可能性がある。
MuSK抗体
MuSK抗体はHoch et al.によって発見された[2]。MuSK抗体のサブクラスはIgG4が主体であり、補体介在性に破壊されていない運動終板の病理像が報告されている[6]。MuSK-MGの発症機序は主にagrin/Lrp4/MuSKのシグナルの障害であると推測されてきたが、2012年に、コラーゲンQとMuSKの結合が阻害されることによって神経筋接合部の構造が維持できなくなるためではないかとする報告[7]やシナプス前である神経終末の障害を伴う動物モデルの報告[8]があり、MuSK抗体の作用は現在でも完全には明らかになっていない。
抗Lrp4抗体
2011年、一部の重症筋無力症患者血清中にLrp4の細胞外領域に対する自己抗体が本邦から報告された[3]。その後、諸外国から抗Lrp4抗体に関する同様の報告が行われた[9][10]。MuSKと複合体をなすLrp4に対する自己抗体は、重症筋無力症の病原性自己抗体として有力な候補であるが、筋萎縮性側索硬化症などの他疾患の血清からも一定の割合で検出されることが明らかになっており、抗AChR抗体やMuSK抗体と同列の重症筋無力症に特異的な病原性自己抗体であるという認識には至っていない。今後の臨床的検討と免疫動物モデルの作製が期待される。
疫学・臨床症状
疫学
臨床疫学的には、重症筋無力症はもともと若年者に多い疾患であったが、近年高齢発症重症筋無力症の増加が国内外で報告されている。2006年に行われた本邦の重症筋無力症 全国臨床疫学調査でも高齢発症重症筋無力症の増加が顕著であることが報告された[11]。
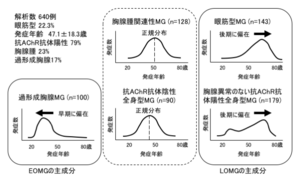
640例の成人発症重症筋無力症を対象としたtwo-step cluster analysisと発症年齢解析の結果から、過形成胸腺重症筋無力症が早期発症重症筋無力症の主成分であり、眼筋型重症筋無力症と胸腺異常のない抗AChR抗体陽性全身型重症筋無力症が後期発症重症筋無力症の主成分であると考えられた。(文献[12]より改変)
臨床病型
病初期に重症筋無力症症状が眼筋に限局している場合でも発症後2年以内は全身型へ進展することがあるため、眼筋型重症筋無力症かどうかの判断は発症後2年を経過してから行うべきである。成人発症重症筋無力症は発症年齢と胸腺腫の有無から、胸腺腫非合併早期発症重症筋無力症(early-onset MG: EOMG)、胸腺腫非合併後期発症重症筋無力症(late-onset MG: LOMG)、胸腺腫関連重症筋無力症(thymoma-associated MG: TAMG)に分類(E-L-T分類)され、早期と後期の境界を発症年齢50歳にすることが多かった[4] [4]。E-L-T分類は発症年齢と胸腺腫の有無に基づいたわかりやすい病型分類であったが、重症筋無力症の臨床的特徴が発症年齢によって二分できるかどうかは不明であった。
2014年、Akaishi et al.は臨床病型、病原性自己抗体、胸腺病理などの臨床的特徴が発症年齢によってどのように分類できるかをtwo-step cluster解析によって明らかにした[12]。それによると、成人発症重症筋無力症は統計学的に、眼筋型、胸腺過形成を伴う全身型、胸腺異常が示唆されない抗AChR抗体陽性の全身型、TAMG全身型、抗AChR抗体陰性全身型の5型に分類され、MuSK抗体陽性重症筋無力症はこの5型とは区別された。この解析から、EOMGの主成分が過形成胸腺重症筋無力症であり、LOMGの主成分が眼筋型重症筋無力症と胸腺異常のない抗ACh抗体陽性全身型重症筋無力症であることが明らかになった(図1)。
最近、海外からも新しい病型分類が提唱されているが[13][14]、Akaishi et al.の病型分類と同様である。
臨床症状
重症筋無力症の最も特徴的な症状は骨格筋の易疲労性を伴う筋力低下である。筋力は運動を繰り返すことによって低下し、休息によって回復する[15]。したがって、一般に重症筋無力症患者は骨格筋症状の日内変動を訴える。初発症状として、最も頻度が高いのは眼瞼下垂や複視などの眼症状である[11]。
眼症状に次いで頻度の高い罹患筋は四肢の骨格筋で、特に近位筋の易疲労性を自覚することが多い[16][17][18]。次いで、構音障害(長電話での口のもつれ)、嚥下障害、咀嚼障害(食事時の顎のだるさ)などの球症状、顔面筋力低下、呼吸困難の順に罹患頻度が低下する[11]。
抗AChR抗体以外の病原性自己抗体によって、それぞれ特徴的な臨床症状を呈することも示唆されている[19][20][21][22]。
症状の評価
重症筋無力症症状の評価には、MG-ADLスケール[23]、QMGスコア[24]、MG composite[25]が用いられる。治療効果の評価には、MGFA Postintervention Statusを用いる[23]。主観的満足度を反映する生活の質(QOL)の評価法として、MG-QOL15日本語版(MG-QOL15-J)が作成され [26]、 2016年には、日米英共同で質問項目や評価尺度を改訂したMG-QOL15rが発表された[27]。これらの評価方法は診療だけでなく臨床研究や新薬の開発でも広く利用されている。
臨床検査
眼瞼の易疲労性試験
眼瞼の易疲労性試験の感度は80%、特異度は63%とする報告がある[28]。検査手技は、患者に上方視を最大約1分程度まで続けさせることである。これによって眼瞼下垂が出現または増悪すれば陽性である。
アイスパック試験
アイスパック試験の感度は80〜92%、特異度は25〜100%とされ、報告によって特異度に大きなばらつきがある[4][28]。本試験では、冷凍したアイスパック(冷蔵では効果が不十分であるため冷凍で用いる)を3〜5分間眼球に押し当てることにより、眼瞼下垂が改善すれば陽性である。
塩酸エドロホニウム試験
塩酸エドロホニウムを用いることで神経筋接合部障害を調べる、最も標準的な薬理学的試験であり[29]、重症筋無力症における診断感度は全身型で71.5〜95%、眼筋型で60〜95%とされている[18][30]。速効性の可逆性コリンエステラーゼ阻害剤である塩酸エドロホニウム(商品名アンチレクス)10 mgを原液で、または生理食塩水に希釈して静脈内投与する。一度に全量を投与せずに2.5 mgずつ分けて投与し、その都度重症筋無力症症状が改善しているかを確認する。明らかな改善がみられた時点で試験を終了する。本試験を陽性と判断する場合、他疾患の鑑別を十分に行う必要がある。
反復刺激試験
repetitive nerve stimulation:RNS
重症筋無力症における本試験の感度は、全身型で70〜80%、眼筋型で約40%とされている[31][32]。反復刺激法における減衰率は、第1刺激における複合筋活動電位(compound muscle action potential:CMAP)の振幅に対する、後続するCMAPのうちの最小振幅の比率(%)で表現する。通常、刺激頻度3 Hzで10回の電気刺激を行い、減衰率が10%以上になった場合を異常とする。
被検筋としては、顔面筋(鼻筋)、僧帽筋、三角筋などの近位筋の方が重症筋無力症の診断感度に優れている。対象筋によって適切な固定法が報告されている[33]。被検筋に顔面筋を加えると、運動ニューロン疾患(motor neuron disease: MND)と全身型重症筋無力症の鑑別に有用であるという報告がある[34]。
単線維筋電図
single fiber electromyogram:SFEMG
通常、前頭筋、眼輪筋、総指伸筋において行う。これらの被検筋での施行を組み合わせることによって、全身型では99%、眼筋型では97%の症例に異常を検出することができるとされている[32]。SFEMGには随意運動により運動単位を発火させるvoluntary SFEMGと筋内軸索を電気刺激して単線維活動を記録するstimulating SFEMGがある[35]。SFEMGのジッターの増大は極めて高感度であるが、感度が良過ぎるがゆえに特異度には問題があり、重症筋無力症以外の他の疾患の初期症状を重症筋無力症と捉えてしまう可能性がある。MNDのように神経筋接合部が脆弱である病態が存在すれば、反復刺激試験で偽陽性が生じたり、SFEMGでジッター増大が検出されたりすることがある[36]。
診断基準
重症筋無力症診断基準案2013(表2)は重症筋無力症を専門とする「重症筋無力症診療ガイドライン作成委員会」の構成員が長時間の議論を重ねて作成された診断基準である。それまでの診断基準との大きな変更点は、自覚症状や身体所見としてあげられていた項目を症状として1つに集約したこと、病原性自己抗体としてMuSK抗体を追加したこと、神経筋接合部障害を検出する検査として眼瞼の易疲労性試験、アイスパック試験、単線維筋電図を追加したことが挙げられる。重症筋無力症の過小診断をなくすことを目的として改訂されており、病原性自己抗体が陰性であっても、重症筋無力症症状と神経筋接合部障害を示す検査所見があれば、他の疾患を鑑別することによって重症筋無力症と診断できる[4]。
重症筋無力症に特異的な病原性自己抗体が陽性であれば、重症筋無力症の診断は比較的容易である。しかしながら、これらの抗体が陰性であった場合は臨床検査によって神経筋接合部障害を明らかにする必要があり、時に重症筋無力症の診断が難しくなる。現在改訂中の重症筋無力症診断基準では、他の疾患が十分に鑑別でき、臨床症状から重症筋無力症が強く疑われる場合には、血液浄化療法によって改善を示した病歴を考慮するprobable判定が加わる予定である。
治療
成人発症眼筋型重症筋無力症
眼筋型重症筋無力症の免疫療法は有効と思われるが、確立された免疫療法はない。日常生活動作に支障をきたしている外眼筋麻痺に対して、経口ステロイド療法よりもステロイドパルス療法の方が効果発現が早いとする報告がある[37]。複視がなく、眼瞼下垂だけを治療する場合はナファゾリン点眼が有効であることがある[38]。α2アドレナリン受容体刺激薬であるナファゾリン点眼は、ミュラー筋の収縮を増強することによって眼瞼下垂を改善すると考えられている。眼瞼下垂に対する抗コリンエステラーゼ薬の効果は限定的で、その一つであるピリドスチグミンの有効率は20-50%である[39]。薬物治療に反応しない場合は、眼瞼挙上術の適応となることがある[40]。
成人発症全身型重症筋無力症
早期速効性治療戦略
成人発症重症筋無力症は完全寛解に至ることが少ないことが明らかになっているため、本邦の診療ガイドラインでは現実的な治療目標として「経口プレドニゾロン5 mg/日以下で軽微症状(minimal manifastations: MM)レベル(5 mgMM)」をより早期に達成することを掲げている[4]。
2012年に行われた国内11施設による多施設共同研究では、本邦の経口ステロイドの投与方法による有効性や副作用発現の差異が明らかになった。本研究によると、経口ステロイド治療にあまり反応しない群において中等量以上の経口ステロイドを長期連用しても病状の好転が見込めないばかりか、副作用のために日常生活動作を阻害する懸念があると考えられた[41]。
2015年に行われた国内13施設による多施設共同研究でも、高用量の経口ステロイドを重視する治療よりも、経口ステロイドは低用量にとどめ、早期からFK506などのカルシニューリン阻害薬を併用したり、早期から速効性のある血液浄化療法、免疫グロブリン静注療法、ステロイドパルス療法を組み合わせる早期速効性治療戦略(early fast-acting treatment strategy:EFT)の方が5mgMMをより早期に達成でき、しかも2年後あるいは3年後の予後も改善することが明らかになった[42]。
新ガイドラインでも、早期速効性治療戦略によって、重症筋無力症症状の早期改善と経口ステロイド量の抑制を図ることが成人発症全身型重症筋無力症治療指針として推奨されると思われる[43]。
胸腺摘除術
AChR-MGの発症機序の一つとして、胸腺過形成、特に胸腺内のリンパ濾胞が増生するリンパ濾胞過形成(follicular hyperplasia)の関与が指摘されている。重症筋無力症の治療として、非胸腺腫でも胸腺摘除術が適応されるのは、この過形成胸腺が重症筋無力症の病因として感作されたAChR抗体の産生に関与しているという考えに基づいている。
最近まで重症筋無力症における胸腺摘除術の有効性について十分な根拠は示されていなかったが、2016年、非胸腺腫重症筋無力症を対象として初めて行われた国際共同ランダム化比較試験 MG thymectomy (MGTX) studyの結果が公表された[44]。この研究では、重症筋無力症症例が胸腺摘除術+経口プレドニゾロン群(摘除群)と経口プレドニゾロン単独群(非摘除群)に割り付けられ、3年後のQMGスコアとプレドニゾロン量を主要評価項目として両群の差が検討された。摘除群の患者はQMGスコアで平均2.85ポイントの改善がみられ、経口プレドニゾロンの必要量が平均11 mg/日少なかった(摘除群16 mg/日、非摘除群27 mg/日)。胸腺摘除を行なっても治療関連の合併症が増加することはなく、これらの有効性は5年後の長期評価でも確認された[45]。
しかしながら、MGTX studyの結果は胸腺摘除と経口プレドニゾロンの組み合わせだけでは容易に治療目標である5 mgMMに到達しないことを示している。さらに、この研究には 50歳以上の症例が少数例しか含まれていなかった。臨床病型の項で記載したように、胸腺摘除術の効果が期待できる胸腺過形成を有する重症筋無力症患者が若年者に偏在していることも胸腺摘除術の適応を考える上で重要であろう。新ガイドラインでもLOMGに対する胸腺摘除術の適応は慎重に判断するように推奨される見込みである。
モノクローナル抗体による新たな治療法
既存の免疫治療では十分な効果が得られない症例に対して、新たな作用機序を持つモノクローナル抗体製剤の開発が進んでいる[46]。
エクリズマブ(eculizumab)とラブリズマブ(ravulizumab)は補体C5に対するヒト化モノクローナル抗体であり、補体介在性の運動終板の破壊を阻止し、AChR数を回復させる作用を持っている。エクリズマブよりも血中半減期が長く、より長時間作用型であるラブリズマブは現在治験中である。
エフガルチギモド (efgartigimod)とロザノリキズマブ (rozanolixizumab)を含む胎児性Fc受容体(neonatal Fc receptor: FcRn)に対するモノクローナル抗体は、現在臨床治験が進行中である。FcRn抗体はIgGの分解抑制に関わるFcRnを介したリサイクリング機構を抑制することによって重症筋無力症の病原性自己抗体を含む全てのIgG濃度を低下させる。
リツキシマブ (rituximab)などのヒトBリンパ球表面に存在する分化抗原に結合するモノクローナル抗体の有効性が検討されている。
小児期発症重症筋無力症
小児期発症重症筋無力症の臨床型は、眼筋型、潜在性全身型、全身型に分類され、それぞれ治療方針が異なる。潜在性全身型とは本邦で定義された臨床型であり、臨床的には眼症状のみであるが、電気生理学的検査で四肢筋に神経筋接合部障害が認められる重症筋無力症と定義される。眼筋型でも潜在性全身型でも、臨床的に眼症状のみの場合は、抗コリンエステラーゼ薬で治療を開始するが、効果がみられない場合は速やかにステロイド薬に切り替える。一般に、潜在性眼筋型の場合は抗コリンエステラーゼ薬の効果が乏しいので、治療開始早期からステロイド薬を投与することが多い。全身型では、初めからステロイド薬で治療を開始する。ステロイド薬の効果が乏しい時は、他の免疫抑制薬の投与や胸腺摘除術の適応を考慮する[4]。
おわりに
重症筋無力症の病原性自己抗体は全てが明らかになっているわけではなく、現状では抗AChR抗体やMuSK抗体陽性重症筋無力症に比べて病原性自己抗体陰性重症筋無力症の診断が難しい。病原性自己抗体が明らかな場合でも、それぞれの自己抗体に特異的な治療法がないため、完全寛解が得難く、患者の生活の質を良好に保つために長期的な治療戦略を立てる必要に迫られている。これらの問題点を解決し、重症筋無力症の完全寛解率を上げる診療への進歩が望まれる。
謝辞
病原性自己抗体の測定法や結果の解釈について、長崎総合科学大学工学部教授の本村政勝先生に重要な情報をいただきました。深謝いたします。
参考文献
- ↑
Vincent, A. (2002).
Unravelling the pathogenesis of myasthenia gravis. Nature reviews. Immunology, 2(10), 797-804. [PubMed:12360217] [WorldCat] [DOI] - ↑ 2.0 2.1
Hoch, W., McConville, J., Helms, S., Newsom-Davis, J., Melms, A., & Vincent, A. (2001).
Auto-antibodies to the receptor tyrosine kinase MuSK in patients with myasthenia gravis without acetylcholine receptor antibodies. Nature medicine, 7(3), 365-8. [PubMed:11231638] [WorldCat] [DOI] - ↑ 3.0 3.1
Higuchi, O., Hamuro, J., Motomura, M., & Yamanashi, Y. (2011).
Autoantibodies to low-density lipoprotein receptor-related protein 4 in myasthenia gravis. Annals of neurology, 69(2), 418-22. [PubMed:21387385] [WorldCat] [DOI] - ↑ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 日本神経学会(監修)(2014).
「重症筋無力症診療ガイドライン」作成委員会(編集).重症筋無力症診療ガイドライン2014、南江堂 - ↑
Lindstrom, J.M., Seybold, M.E., Lennon, V.A., Whittingham, S., & Duane, D.D. (1976).
Antibody to acetylcholine receptor in myasthenia gravis. Prevalence, clinical correlates, and diagnostic value. Neurology, 26(11), 1054-9. [PubMed:988512] [WorldCat] [DOI] - ↑
Shiraishi, H., Motomura, M., Yoshimura, T., Fukudome, T., Fukuda, T., Nakao, Y., ..., & Eguchi, K. (2005).
Acetylcholine receptors loss and postsynaptic damage in MuSK antibody-positive myasthenia gravis. Annals of neurology, 57(2), 289-93. [PubMed:15668981] [WorldCat] [DOI] - ↑
Kawakami, Y., Ito, M., Hirayama, M., Sahashi, K., Ohkawara, B., Masuda, A., ..., & Ohno, K. (2011).
Anti-MuSK autoantibodies block binding of collagen Q to MuSK. Neurology, 77(20), 1819-26. [PubMed:22013178] [PMC] [WorldCat] [DOI] - ↑
Mori, S., Kishi, M., Kubo, S., Akiyoshi, T., Yamada, S., Miyazaki, T., ..., & Shigemoto, K. (2012).
3,4-Diaminopyridine improves neuromuscular transmission in a MuSK antibody-induced mouse model of myasthenia gravis. Journal of neuroimmunology, 245(1-2), 75-8. [PubMed:22409941] [WorldCat] [DOI] - ↑
Pevzner, A., Schoser, B., Peters, K., Cosma, N.C., Karakatsani, A., Schalke, B., ..., & Kröger, S. (2012).
Anti-LRP4 autoantibodies in AChR- and MuSK-antibody-negative myasthenia gravis. Journal of neurology, 259(3), 427-35. [PubMed:21814823] [WorldCat] [DOI] - ↑
Zhang, B., Tzartos, J.S., Belimezi, M., Ragheb, S., Bealmear, B., Lewis, R.A., ..., & Mei, L. (2012).
Autoantibodies to lipoprotein-related protein 4 in patients with double-seronegative myasthenia gravis. Archives of neurology, 69(4), 445-51. [PubMed:22158716] [WorldCat] [DOI] - ↑ 11.0 11.1 11.2
Murai, H., Yamashita, N., Watanabe, M., Nomura, Y., Motomura, M., Yoshikawa, H., ..., & Kira, J. (2011).
Characteristics of myasthenia gravis according to onset-age: Japanese nationwide survey. Journal of the neurological sciences, 305(1-2), 97-102. [PubMed:21440910] [WorldCat] [DOI] - ↑ 12.0 12.1
Akaishi, T., Yamaguchi, T., Suzuki, Y., Nagane, Y., Suzuki, S., Murai, H., ..., & Utsugisawa, K. (2014).
Insights into the classification of myasthenia gravis. PloS one, 9(9), e106757. [PubMed:25192469] [PMC] [WorldCat] [DOI] - ↑
Gilhus, N.E., & Verschuuren, J.J. (2015).
Myasthenia gravis: subgroup classification and therapeutic strategies. The Lancet. Neurology, 14(10), 1023-36. [PubMed:26376969] [WorldCat] [DOI] - ↑
Gilhus, N.E., Skeie, G.O., Romi, F., Lazaridis, K., Zisimopoulou, P., & Tzartos, S. (2016).
Myasthenia gravis - autoantibody characteristics and their implications for therapy. Nature reviews. Neurology, 12(5), 259-68. [PubMed:27103470] [WorldCat] [DOI] - ↑
Drachman, D.B. (1994).
Myasthenia gravis. The New England journal of medicine, 330(25), 1797-810. [PubMed:8190158] [WorldCat] [DOI] - ↑
Grob, D., Arsura, E.L., Brunner, N.G., & Namba, T. (1987).
The course of myasthenia gravis and therapies affecting outcome. Annals of the New York Academy of Sciences, 505, 472-99. [PubMed:3318620] [WorldCat] [DOI] - ↑
Oosterhuis, H.J. (1989).
The natural course of myasthenia gravis: a long term follow up study. Journal of neurology, neurosurgery, and psychiatry, 52(10), 1121-7. [PubMed:2795037] [PMC] [WorldCat] [DOI] - ↑ 18.0 18.1
Beekman, R., Kuks, J.B., & Oosterhuis, H.J. (1997).
Myasthenia gravis: diagnosis and follow-up of 100 consecutive patients. Journal of neurology, 244(2), 112-8. [PubMed:9120493] [WorldCat] [DOI] - ↑
Sanders, D.B., El-Salem, K., Massey, J.M., McConville, J., & Vincent, A. (2003).
Clinical aspects of MuSK antibody positive seronegative MG. Neurology, 60(12), 1978-80. [PubMed:12821744] [WorldCat] [DOI] - ↑
Farrugia, M.E., Robson, M.D., Clover, L., Anslow, P., Newsom-Davis, J., Kennett, R., ..., & Vincent, A. (2006).
MRI and clinical studies of facial and bulbar muscle involvement in MuSK antibody-associated myasthenia gravis. Brain : a journal of neurology, 129(Pt 6), 1481-92. [PubMed:16672291] [WorldCat] [DOI] - ↑
Farrugia, M.E., Kennett, R.P., Hilton-Jones, D., Newsom-Davis, J., & Vincent, A. (2007).
Quantitative EMG of facial muscles in myasthenia patients with MuSK antibodies. Clinical neurophysiology : official journal of the International Federation of Clinical Neurophysiology, 118(2), 269-77. [PubMed:17157556] [WorldCat] [DOI] - ↑ Kamada K, Nakane S, Matsui N, et al. (2016).
Ocular myasthenia gravis with anti-muscle-specific tyrosine kinase antibodies: Two new cases and a systematic literature review. Clin Exp Neuroimmunol; [DOI] - ↑ 23.0 23.1
Wolfe, G.I., Herbelin, L., Nations, S.P., Foster, B., Bryan, W.W., & Barohn, R.J. (1999).
Myasthenia gravis activities of daily living profile. Neurology, 52(7), 1487-9. [PubMed:10227640] [WorldCat] [DOI] - ↑
Jaretzki, A., Barohn, R.J., Ernstoff, R.M., Kaminski, H.J., Keesey, J.C., Penn, A.S., & Sanders, D.B. (2000).
Myasthenia gravis: recommendations for clinical research standards. Task Force of the Medical Scientific Advisory Board of the Myasthenia Gravis Foundation of America. Neurology, 55(1), 16-23. [PubMed:10891897] [WorldCat] [DOI] - ↑
Burns, T.M. (2012).
The MG composite: an outcome measure for myasthenia gravis for use in clinical trials and everyday practice. Annals of the New York Academy of Sciences, 1274, 99-106. [PubMed:23252903] [WorldCat] [DOI] - ↑
Masuda, M., Utsugisawa, K., Suzuki, S., Nagane, Y., Kabasawa, C., Suzuki, Y., ..., & Suzuki, N. (2012).
The MG-QOL15 Japanese version: validation and associations with clinical factors. Muscle & nerve, 46(2), 166-73. [PubMed:22806364] [WorldCat] [DOI] - ↑
Burns, T.M., Sadjadi, R., Utsugisawa, K., Gwathmey, K.G., Joshi, A., Jones, S., ..., & Conaway, M. (2016).
International clinimetric evaluation of the MG-QOL15, resulting in slight revision and subsequent validation of the MG-QOL15r. Muscle & nerve, 54(6), 1015-1022. [PubMed:27220659] [WorldCat] [DOI] - ↑ 28.0 28.1
Mittal, M.K., Barohn, R.J., Pasnoor, M., McVey, A., Herbelin, L., Whittaker, T., & Dimachkie, M. (2011).
Ocular myasthenia gravis in an academic neuro-ophthalmology clinic: clinical features and therapeutic response. Journal of clinical neuromuscular disease, 13(1), 46-52. [PubMed:22361625] [WorldCat] [DOI] - ↑
OSSERMAN, K.E., & KAPLAN, L.I. (1952).
Rapid diagnostic test for myasthenia gravis: increased muscle strength, without fasciculations, after intravenous administration of edrophonium (tensilon) chloride. Journal of the American Medical Association, 150(4), 265-8. [PubMed:14955435] [WorldCat] [DOI] - ↑
Scherer, K., Bedlack, R.S., & Simel, D.L. (2005).
Does this patient have myasthenia gravis? JAMA, 293(15), 1906-14. [PubMed:15840866] [WorldCat] [DOI] - ↑
Oh, S.J., Kim, D.E., Kuruoglu, R., Bradley, R.J., & Dwyer, D. (1992).
Diagnostic sensitivity of the laboratory tests in myasthenia gravis. Muscle & nerve, 15(6), 720-4. [PubMed:1324429] [WorldCat] [DOI] - ↑ 32.0 32.1
Sanders, D.B. (2002).
Clinical impact of single-fiber electromyography. Muscle & nerve. Supplement, 11, S15-20. [PubMed:12116281] [DOI] - ↑
Ogawa, G., Sonoo, M., Hatanaka, Y., Kaida, K., & Kamakura, K. (2013).
A new maneuver for repetitive nerve stimulation testing in the trapezius muscle. Muscle & nerve, 47(5), 668-72. [PubMed:23512225] [WorldCat] [DOI] - ↑
Iwanami, T., Sonoo, M., Hatanaka, Y., Hokkoku, K., Oishi, C., & Shimizu, T. (2011).
Decremental responses to repetitive nerve stimulation (RNS) in motor neuron disease. Clinical neurophysiology : official journal of the International Federation of Clinical Neurophysiology, 122(12), 2530-6. [PubMed:21705270] [WorldCat] [DOI] - ↑
Kokubun, N., Sonoo, M., Imai, T., Arimura, Y., Kuwabara, S., Komori, T., ..., & Japanese SFEMG Study Group (2012).
Reference values for voluntary and stimulated single-fibre EMG using concentric needle electrodes: a multicentre prospective study. Clinical neurophysiology : official journal of the International Federation of Clinical Neurophysiology, 123(3), 613-20. [PubMed:21889397] [WorldCat] [DOI] - ↑
Padua, L., Caliandro, P., Di Iasi, G., Pazzaglia, C., Ciaraffa, F., & Evoli, A. (2014).
Reliability of SFEMG in diagnosing myasthenia gravis: sensitivity and specificity calculated on 100 prospective cases. Clinical neurophysiology : official journal of the International Federation of Clinical Neurophysiology, 125(6), 1270-3. [PubMed:24296278] [WorldCat] [DOI] - ↑
Ozawa, Y., Uzawa, A., Kanai, T., Oda, F., Yasuda, M., Kawaguchi, N., ..., & Kuwabara, S. (2019).
Efficacy of high-dose intravenous methylprednisolone therapy for ocular myasthenia gravis. Journal of the neurological sciences, 402, 12-15. [PubMed:31100651] [WorldCat] [DOI] - ↑
Nagane, Y., Utsugisawa, K., Suzuki, S., Masuda, M., Shimizu, Y., Utsumi, H., ..., & Suzuki, N. (2011).
Topical naphazoline in the treatment of myasthenic blepharoptosis. Muscle & nerve, 44(1), 41-4. [PubMed:21491460] [WorldCat] [DOI] - ↑
Evoli, A., Batocchi, A.P., Minisci, C., Di Schino, C., & Tonali, P. (2001).
Therapeutic options in ocular myasthenia gravis. Neuromuscular disorders : NMD, 11(2), 208-16. [PubMed:11257479] [WorldCat] [DOI] - ↑ Shimizu Y, Suzuki S, Nagasao T, et al. (2014).
Surgical treatment for myasthenic blefaroptosis. Clin. Ophthalmol 8: 1859-67. - ↑
Imai, T., Suzuki, S., Tsuda, E., Nagane, Y., Murai, H., Masuda, M., ..., & Utsugisawa, K. (2015).
Oral corticosteroid therapy and present disease status in myasthenia gravis. Muscle & nerve, 51(5), 692-6. [PubMed:25155615] [WorldCat] [DOI] - ↑
Imai, T., Utsugisawa, K., Murai, H., Tsuda, E., Nagane, Y., Suzuki, Y., ..., & Aoki, M. (2018).
Oral corticosteroid dosing regimen and long-term prognosis in generalised myasthenia gravis: a multicentre cross-sectional study in Japan. Journal of neurology, neurosurgery, and psychiatry, 89(5), 513-517. [PubMed:29175893] [PMC] [WorldCat] [DOI] - ↑
Imai, T., Suzuki, S., Nagane, Y., Uzawa, A., Murai, H., & Utsugisawa, K. (2020).
Reappraisal of Oral Steroid Therapy for Myasthenia Gravis. Frontiers in neurology, 11, 868. [PubMed:32982912] [PMC] [WorldCat] [DOI] - ↑
Wolfe, G.I., Kaminski, H.J., Aban, I.B., Minisman, G., Kuo, H.C., Marx, A., ..., & MGTX Study Group (2016).
Randomized Trial of Thymectomy in Myasthenia Gravis. The New England journal of medicine, 375(6), 511-22. [PubMed:27509100] [PMC] [WorldCat] [DOI] - ↑
Wolfe, G.I., Kaminski, H.J., Aban, I.B., Minisman, G., Kuo, H.C., Marx, A., ..., & MGTX Study Group (2019).
Long-term effect of thymectomy plus prednisone versus prednisone alone in patients with non-thymomatous myasthenia gravis: 2-year extension of the MGTX randomised trial. The Lancet. Neurology, 18(3), 259-268. [PubMed:30692052] [PMC] [WorldCat] [DOI] - ↑ Imai T. (2019).
Why is development of new treatments necessary for myasthenia gravis? - recent advances in clinical trials - Neurol Clin Neurosci 7:161-5. [DOI]