意識障害
同義語:覚醒中枢
意識と意識障害
意識がある状態(意識清明)とは、まず「覚醒」していること、加えて周囲を「認識」できる状態であり、開眼、言葉、動作などで外界からの刺激や情報に「反応」できることも必要である。これに対し、意識障害とは、何らかの形で意識清明でなくなった状態である。
意識を構成する要素
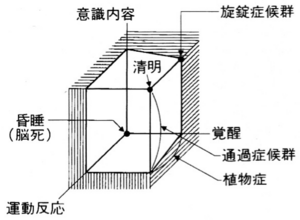
意識障害を厳密に定義することは困難であるため、臨床医学では、いくつかの意識評価スケールが用いられている。その基本的な考え方においては、意識は便宜的に、1.覚醒、2.運動反応、3.意識内容、の3つの要素に分けて評価される(図1)。
「覚醒」(図1のx軸)とは、意識清明という意味ではなく、動物と共通の意識要素として「目が覚めている(目を開けている)=覚醒している」という状態であり、覚めていない場合は覚醒させるのに必要な刺激の強さに応じて意識障害の程度を判断する。繰り返し強い刺激を加えることで初めて覚醒するような状態を「昏迷」、強い刺激(痛みなど)に対しても覚醒しないことを「昏睡」、あらゆる刺激に対して全く反応のない状態を特に「深昏睡」という。 「運動反応」(y軸)とは、外界からの刺激に対する顔面・手足の動作による反応の度合いである。命令に従う、刺激部位に手足をもってくる、逃避する、異常な(合目的でない)反応、などの段階に応じて障害の程度が分けられる。
「意識内容」(z軸)とは、人間に固有の認識内容として、自身の置かれている場所・時間・自分自身への認識の程度(これを見当識という)をあらわす。見当識に障害がある場合は発語する言葉の内容、発語がみられない場合は発声そのものの有無等に応じて障害の程度を分ける。
図1において、「意識」は暗闇の中でこの3つの座標(x, y, z)によって確保される明るい空間の容積として表現されている。何らかの障害(疾病・外傷)によって、3つの座標の値のいずれかが小さくなると、明るい空間の容積が狭窄する(=意識障害)。全ての座標が限りなく原点(ゼロ)に近づいて意識空間が極度に狭窄した時が(深)昏睡ということになる。なお、深昏睡は脳死と同義ではないが、脳死の判定基準の一部である。
急性期における意識障害の評価法
わが国では、本邦のジャパン・コーマ・スケール、英国のグラスゴー・コーマ・スケールがよく用いられている。
グラスゴー・コーマ・スケール
上述の意識の3要素に対応して三軸方式でそのレベルに応じて点数(スコア)をつける方法が国際的に広く用いられているグラスゴー・コーマ・スケール(Glasgow coma scale; GCS)(表1)である[1]。この評価法は3つの要素の和で総合的に意識レベルを表現することが可能であり、4+5+6=15点が意識清明、1+1+1=3点が最も悪い意識レベル(深昏睡)として13段階で評価できる。しかしながら、この評価法は3つの要素を独立して評価するために各要素の組み合わせは4×5×6=120通りとなり、同じ合計点数でも、患者の意識レベルが異なる可能性もある。
意識の3要素は先述のとおり便宜的なものであり、それぞれの要素は本来的に同格ではない。意識障害の要素としては覚醒の度合いが最も重要であり、覚醒なしに意識内容はあり得ないし、命令に従うことも不可能である。GCSでは3要素にそれぞれ覚醒状態から覚醒不能の重症レベルまでが含まれ、命令に従う(M-6)場合は覚醒しており、他の二項目のスコアは不要とも考えられる。GCSの運動項目だけで、意識障害レベルを表現することもできる、などの批判もある。
| 大分類 | 小分類 | スコア | |
| A.開眼 (E) (eye opening) |
自発的に (spontaneous) 言葉により (to speech) 痛み刺激により (to pain) 開眼しない (nil) |
E | 4 3 2 1 |
| B.言葉による応答 (V) (verbal response) |
見当識あり (orientated) 錯乱状態 (confused conversation) 不適当な言葉 (inappropriate words) 理解できない声 (incomprehensible sounds) 発声がみられない (nil) |
V | 5 4 3 2 1 |
| C.運動による最良の応答 (M) (best motor response) |
命令に従う (obeys) 痛み刺激部位に手足をもってくる (localises) 四肢を屈曲する (flexes) 逃避 (withdraws) 異常屈曲 (abnormal flexion) |
M | 6 5 4 3 2 1 |
表1:グラスゴー・コーマ・スケール (Glasgow Coma Scale; GCS、グラスゴー昏睡尺度)
ジャパン・コーマ・スケール
この点において、より簡便な意識レベルの評価法がジャパン・コーマ・スケール(Japan Coma Scale; JCS、3-3-9度方式)(表2)である[2]。このスケールは3つの意識要素のうち、最も重要な覚醒軸(x軸)のみに沿って評価する一軸方式である。意識障害の段階を、数字の1桁から3桁(表2のⅠ~Ⅲ)で、Ⅰ.自発的に覚醒している、Ⅱ.刺激すると覚醒する、Ⅲ.刺激しても覚醒しない、の3段階に分け、それぞれの段階がさらに3段階に区分される。意識の3要素のうち他の2軸(意識内容、運動反応)はある程度覚醒している(昏睡でない)ことが前提となるⅠあるいはⅡのレベルでのみ評価される。意識清明を0として、合計10段階となり、同じ点数であれば一義的に決まるので経時的に記載することができる。意識障害の程度および推移の急性期の変化に刻々と対応できるため救急現場や開頭術後などで実用性がある。JCSは我が国で最も広く用いられている評価スケールである。
GCS、JCSは共に、発症後(あるいは受傷後、術後)急性期の状態を評価する時に主として用いられる。慢性期においては、次項に述べるように、昏睡状態を脱して覚醒軸のレベルで回復しても運動反応や意識内容が回復しないという状態が持続することがあり、これは「遷延性意識障害」として区別される。
| 0.意識清明 |
| Ⅰ.刺激しないでも覚醒している状態(1桁で表現) (delirium, confusion, senselessness) 1. だいたい意識清明だが、今ひとつはっきりしない 2. 見当識障害がある 3. 自分の名前、生年月日がいえない |
| Ⅱ.刺激すると覚醒する状態 —刺激をやめると眠り込む—(2桁で表現) (stupor, lethargy, hypersomnia, somnolence, drosiness) 10.普通の呼びかけで容易に開眼する 〔合目的な運動(例えば、右手を握れ,離せ)をするし言葉も出るが間違いが多い〕 20.大きな声または体をゆさぶることにより開眼する 〔簡単な命令に応じる。例えば、離握手〕 30.痛み刺激を加えつつ呼びかけを繰り返すと辛うじて開眼する |
| Ⅲ.刺激をしても覚醒しない状態(3桁で表現) 100.痛み刺激に対し、払いのけるような動作をする 200.痛み刺激で少し手足を動かしたり、顔をしかめる 300.痛み刺激に反応しない |
表2:ジャパン・コーマ・スケール (Japan Coma Scale; JCS、3-3-9度方式)
慢性期における意識障害
遷延性植物状態
遷延性植物状態(persistent vegetative state) (Jennett and Plum, 1972)とは、覚醒しているにもかかわらず、外界に順応した反応が欠如しており、意思の疎通であるところの精神活動を行っている徴候が認められない状態である。その診断基準は、1.自発呼吸の存在(人工呼吸器から離脱している)、2.全身状態良好、3.糞尿失禁状態、4.睡眠・覚醒のサイクルが保たれている、5.終日臥床(寝たきり)、6.経管栄養、の6つの項目が1ヶ月(persistent; 遷延性)ないし3ヶ月以上(permanent)持続するものである。意識の3要素で説明すれば、覚醒軸は(図1のx軸)はほぼ完全に回復しながら、意識内容(z軸;精神活動)がほぼ完全に失われ、運動反応(y軸)がさまざまなレベルで障害された状態といえる(図1)。
上述の診断基準で分かる通り、植物状態とは症候群であって特定の病態を指すものではない。植物状態をきたし得る原因としては、脳血管障害、頭部外傷、低酸素脳症、薬物中毒など様々である。その長期的予後は、神経内科医、脳神経外科医らによる合同委員会(Multi-Society Task Force on PVS, 1994)によると、成人で外傷性の場合、1ヶ月間植物状態にあった患者では33%が受傷後3ヶ月以内、52%が受傷後1年で意識を回復している反面、3ヶ月時点・6ヶ月時点で植物状態であった場合は1年で意識回復する立はそれぞれ35%、16%に低下した。この割合は小児で外傷性の場合は若干良くなるが、非外傷性の植物状態では成人・小児とも回復の可能性は著しく少なくなる。これらのことから、外傷性では1年、非外傷性(低酸素脳症など)では3ヶ月持続した植物状態の回復の可能性は極めて低いことが示唆される。しかしながら、上記の通り植物状態の原因疾患は様々であり、その予後については個々の症例の病態に即して判断する必要がある。例えば、外傷性で3ヶ月から1年近く植物状態が持続した症例で薬物療法による回復例などが報告されており(Childs and Mercer, 1996; Matsuda, 2003)、統計結果を安易に個別の症例に適用することは慎重であらねばならない。 Jennett B et al.: Lancet 1: 734, 1972 Multi-Society Task Force on PVS: New Eng J Med: 330: 1499, 1994 Childs NL and Mercer WN: N Eng J Med 334: 24, 1996 Matsuda W et al.: J Neurol Neurosurg Psychiatry 74: 1571, 2003
最小意識状態
最小意識状態(minimally conscious state)(Giacinoら, 2002)とは、遷延性意識障害患者において、再現可能か持続性の点から限られているが、部分的に自己または周囲を認識しているという行動上の根拠が最小ではあるが確実にある状態、である。その診断基準によれば、自己または周囲への認識とは、1.単純な指示に従う、2.身振りまたは言葉で「はい・いいえ」で反応する、3.理解可能な発語、4.関連する刺激に左右される運動または感情的行動を含む合目的的な行動(例えば刺激による喜怒哀楽の表出など)、のうち1つまたはそれ以上が認められるもの、とされる。最小意識状態は古くは不完全植物症という言葉で示されるように植物状態の一部と見なされていたが、その転帰が植物状態と比較して有意に良好であることが報告され(Giacino, 2005)、植物状態と区別されるようになった。 Giacino JT, et al.: Neurology 58: 349, 2002 Giacino JT, et al.: Neuropsychol Rehabil 15: 166, 2005
施錠症候群またはとじこめ症候群
施錠症候群またはとじこめ症候群(“locked-in”syndrome)(Plum and Posner,1966)とは、両側皮質脊髄路(錐体路)および下部脳神経の障害により被蓋を含まない腹側橋部および延髄が障害され四肢麻痺(両側錐体路障害)および無言(両側下位皮質球路障害)をきたした状態である。原因としては、脳底動脈閉塞による橋梗塞が圧倒的に多いが、脳幹部腫瘍、脳炎、外傷等によっても起こりえる。意識の3要素を用いて説明すれば、覚醒軸は(図1のx軸)と意識内容(z軸;精神活動)がほぼ完全に保たれているにもかかわらず、運動反応(y軸)ほぼ完全に障害された状態といえる(図1)。
随意に動かせる身体部位は眼球の上下運動とまばたきだけになるため意思疎通に著しく困難をきたすため医療現場では植物状態と混同されることがあるが、本症候群はあくまで運動障害であり、内的な意識はほぼ完全に保たれているところが植物状態あるいは最小意識状態と決定的に異なる。 Posner JB and Plum F: Plum and Posner’s diagnosis of stupor and coma (1st E.D.), 1966
無動性無言[症]
無動性無言[症]( akinetic mutism)(Cairn et al,1941)とは、その原著(Cairn, 1941)によれば、脳腫瘍が拡大し第三脳室壁および前頭葉後部内腹側面を圧迫した際、患者が覚醒しているように見えるが、無言で、こわばり、動作がみられないという状態であったとされる。外科的減圧により改善し周囲への認識がみられたが無言無動状態の期間中の記憶はなかった。その後の研究から、内側底部前頭前野、前方帯状回、前大脳動脈支配領域の内側前頭前野、吻側基底核の病変で同様の症状が起こることが明らかとなった。原因としては、脳腫瘍の他、パーキンソン病、プリオン病などの変性疾患、クモ膜下出血なども報告されている。 Cairns H et al.: Brain 84: 272, 1941
失外套症候群
失外套症候群とは(apallic syndrome)、「外套」とは大脳皮質を指しており、本症候群は大脳皮質の広範な損傷により意識内容が著しく低下し、全身は痙性ないし硬直性で合目的的な動作は皆無となる。原因の多くは低酸素脳症、脳炎等の後半な皮質障害である。意識障害の程度としては植物状態の原因疾患の一部に相当し、器質的障害部位(大脳皮質)を付加した用語といえる。
通過症候群
通過症候群(transit syndrome)とは、大脳の器質的障害をうけた意識障害患者において、意識清明に回復する過程で呈する症候群であり、自発性喪失、感情不安定、健忘などが認められる可逆的な状態である。特定の病態を指すものでなく、混乱をきたしやすい概念のため近年あまり使用されなくなっている。
脳死
中枢神経系が不可逆的損傷を受け、大脳半球機能、脳幹機能のすべてが失われている状態を指す(Schlotzhauer and Liang, 2002)。多くの国で「ヒトの死」とされているが、近年の人工呼吸器や昇圧剤などによる全身管理により心臓の拍動が維持されうるため、本邦では、「ヒトの死」の解釈を巡り社会的問題となっている。
脳死(brain death)の判定は、竹内基準に基づいて6つの項目によって脳死判定が行われ、①深昏睡(JCS-300,GCS-3)、②自発呼吸消失、③瞳孔固定(瞳孔径は左右とも4mm以上)、④脳幹反射の消失(対光・角膜・網様体脊髄・眼球頭・前庭・咽頭・咳反対)、⑤平坦脳波(最低4導出で30分間)、⑥上記諸条件が満たされた後、6時間経過をみて変化がないことを確認する。
この判定基準の適応は、①器質的脳障害による深昏睡および無呼吸症例、②原疾患が確実に診断され、それに対し現在行いうるすべての適切な治療をもってしても、回復の可能性が全くないと判断される症例、が前提条件となる。除外例、慎重適応例として、①小児(6歳未満)、②脳死と類似した状態になりうる症例(急性薬物中毒、低体温、代謝・内分泌障害など)があげられる。判定上の留意点として、①中枢神経抑制剤、筋弛緩剤などの影響を除外すること、②深部反射・皮膚表在反射、脊髄反射はあってもよい、③補助検査、たとえば脳幹誘発反応、CT、脳血管撮影、脳血流測定などは絶対必要なものでないことなどがあげられている。
脳死が社会的問題となる理由のひとつに、脳死患者からの臓器移植がある。本邦においては、1997年10月16日に臓器移植法が施行され、心臓停止後の腎臓と角膜の移植に加え、脳死からの心臓、肺、肝臓、腎臓、膵臓、小腸などの移植が法律上可能になったが、脳死での臓器提供には、本人の書面による生前の意思表示と家族の承諾が必要であった。しかし、2010年7月17日に改正臓器移植法が全面施行され、本人の意思が不明な場合も、家族の承諾があれば臓器提供できるようになり、15歳未満の方からの脳死下での臓器提供ができるようになった。生後12週未満の幼児については、法的脳死判定の対象から除外され、生後12週~6歳未満の小児については脳死判定の間隔を24時間以上としている。2012年6月には、本邦で最初の6歳未満の脳死患者からの臓器提供が行われた。 Schlotzhauer AV and Liang BA: Clin North Am 16: 1397, 2002
関連項目
参考文献
- ↑
Teasdale, G., & Jennett, B. (1976).
Assessment and prognosis of coma after head injury. Acta neurochirurgica, 34(1-4), 45-55. [PubMed:961490] [WorldCat] [DOI] - ↑
Ohta, T., Waga, S., Handa, W., Saito, I., & Takeuchi, K. (1974).
[New grading of level of disordered consiousness (author's transl)]. No shinkei geka. Neurological surgery, 2(9), 623-7. [PubMed:4477641] [WorldCat]
(執筆者:松田俊郎、野崎和彦 担当編集委員:高橋良輔)