摂食障害
摂食障害(eating disorders)は、主に神経性食思(欲)不振症(anorexia nervosa, AN)と神経性過(大)食症(bulimia nervosa, BN)からなる。ANは身体像の障害、強いやせ願望や肥満恐怖などのため不食や摂食制限、あるいは過食しては嘔吐するため著しいやせと種々の身体・精神症状を生じる一つの症候群である。BNは、自制困難な摂食の欲求を生じて、短時間に大量の食物を強迫的に摂取しては、その後嘔吐や下剤の乱用、翌日の摂食制限、不食などにより体重増加を防ぎ、体重はANほど減少せず正常範囲内で変動し、過食後に無気力感、抑うつ気分、自己卑下をともなう一つの症候群である。これらの摂食障害が思春期から青年期の女性を中心に急増している。しかし最近の際立った特徴として、患者が前思春期の低年齢層から既婚の高年齢層まで拡がりをみせていることや、臨床像が多様化して非定型例が増加していることである。このような背景を踏まえて、ここでは摂食障害の中核となるANとBNについて説明する。
神経性食思不振症
概念と歴史
ANは、思春期の女子に好発し、身体像の障害、強いやせ願望や肥満恐怖などのため不食や摂食制限,過食や嘔吐などをきたす結果、著しいやせと種々の精神・身体症状を生じる一つの症候群である。ANについて最初に医学的に記載したのはRichard Mortonである。彼は1689年に「Phthisiologia(消耗病)、seu Exercitationes de Phthisi (消耗についての一論文)」を出版し、この中で今日のANに相当する18歳で発病した少女の症例を紹介している。 わが国でも、大塚によると江戸時代の香川修徳が、一本堂行余医言の中で「不食病」または「神仙労」として、今日のANに相当する症例を記載している。そして、この約200年後の1873年にCharles Lasègueが本症を「Del’anorexie hystérique」と題して、翌年に、William Gull が、Anorexia nervosa(Apepsia Hysterica, Anorexia Hysterica)と題して、それぞれ独自に症例を報告し、本症の臨床像を詳細に記述している。そしてGullが命名したanorexia nervosaの用語が、今日世界的に汎用されている。
疫学
欧米の若い女性に多く、イギリスでは0.1~0.2%、アメリカでは0.1~0.5%と報告されている。最近の欧米における研究結果をまとめたもので0.3%となっている[1]。我が国においても増加しているといわれているが、欧米ほど多くない。一方男性においも増加しており女性10~20人に一人といわれている。
症状
症状は精神症状、行動異常、身体症状に分けられる[2]。
精神症状
主な精神症状を表1に示した。やせ願望や肥満恐怖、身体像の障害などを認める。さらに病識が欠如しているか乏しい。その他抑うつ、不安、強迫症状、失感情症などをしばしば伴う。
| AN | BN | |
|---|---|---|
| やせ願望 | 必発(強い) | 必発(必ずしも強くない) |
| 肥満恐怖 | 必発 | 必発 |
| 身体像の障害 | 伴う | 伴う |
| 病識 | 病識が乏しい | 病識を有する |
| その他の精神症状 | 抑うつ、不安、強迫症状、失感情症など | 抑うつ、不安、強迫症状、失感情症など |
- やせ願望と肥満恐怖:やせ願望が強く、体重が標準体重以下であってもより低体重を望み、体重が少し増加すると肥満するのではないかと恐れる肥満恐怖を示す。患者に希望体重を尋ねれば、低体重であってもさらなる低体重や標準体重以下の体重を望む。
- 身体像の障害:低体重でやせていても、自分ではそれほどやせていると思っていない。多いのは大腿部、腹部、頬などが太っているや、膨れていると感じている。
- 病識の欠如:自ら痩身を望むため、やせている状態を病気と認識していない。しかし種々の身体合併症を生じて体力の低下が意識されると病感を有するようになるが、真の病識は形成されていない。
- その他の精神症状:低栄養や体重減少により2次的に抑うつ症状を生じる。体重増加や肥満に対する不安や恐怖が強く、食事時になると不安、緊張が高まる。さらに食物やカロリ-などへの強いとらわれ、徹底した摂食制限などのANの中核症状以外にも、「整理整頓」などの強迫症状を高率に認める。また感情の気づきと表現が抑制されている失感情症(alexithymia)をしばしば認める。
行動異常
主な行動異常を表2に示した。摂食行動、排出行動、活動性、問題行動などがある。
| AN | BN | |
|---|---|---|
| 摂食行動 | 食思不振、拒食、摂食制限、隠れ食い、盗み食い、過食 | 過食、だらだら食い、絶食、摂食制限、隠れ食い、盗み食い |
| 排出行動 | 嘔吐、下剤の乱用、利尿薬の乱用 | 利尿薬の乱用 |
| 活動性 | 過活動 | 低下 |
| 問題行動 | 自傷行為、自殺企図、万引き、薬物乱用など | 自傷行為、自殺企図、万引き、薬物乱用など |
- 摂食行動:食思不振、拒食、摂食制限、隠れ食い、盗み食い、過食などの摂食行動異常を示す。食思不振は家庭、学校、職場などにおけるストレスや対人関係の悩みなどにより生じる。拒食は母親に対する反抗や家族の注目や関心を引いたり、優しさや愛情を一身に受けるために行われる。摂食制限は美容上、健康上またはスポーツの競技能力の向上を目指して行われる。 患者の多くは食思不振、拒食、摂食制限などにより摂食量低下が持続すると、空腹感を生じなくなる。そして少し食べると腹部不快感や膨満感などを訴えては、摂食量がさらに減少して体重が急激に低下する。さらに摂食量低下に対する反動として過食を生じたりする。過食についてはBNの項で述べる。
- 排出行動 (purging behavior) :自ら嘔吐を誘発したり、下剤や利尿剤の乱用などにより摂食や過食による体重増加を防ぐ。これについてはBNの項目で詳しく述べる。
- 活動性:やせている割には、活動性が亢進していて過剰な活動や運動を示す。
- 問題行動:自傷行為や自殺企図、アルコ-ルや薬物乱用などの自己破壊的行為や万引きなどの社会的逸脱行為を、過食を呈する患者に多く認める。
身体症状
主な身体症状を表3に示した。低体重や無月経などがある。
| AN | BN | |
|---|---|---|
| 体重減少 | 低体重 | 標準体重〜肥満 |
| 月経異常 | 無月経 | 一部は無月経 |
| その他の身体症状 | 徐脈、低体温、低血圧、浮腫、うぶ毛の密生など | 浮腫、過食後の微熱など |
- 低体重:ANの診断基準の低体重は、我が国において標準体重の20%以上、DSM-IV-TRでは標準体重の15%以上の減少とされている。一方、ICD-10では国際比較出来るようにBody Mass Index(体重kg/身長m2、BMI)で17.5以下とされている。
- 無月経:ANの必須症状として無月経がある。一部の患者はやせる以前か同時期に無月経となるが、大部分の患者は体重減少後に生じる。
- その他:徐脈、低体温、低血圧、浮腫、うぶ毛の密生などを生じる。
合併症
- 身体合併症:やせや低栄養状態による身体合併症の症状と徴候および検査データを表4[3]に示した。
| 器官 | 症状と徴候 | 検査データ | 検査名 |
|---|---|---|---|
| 尿 | 急激なやせ | ケトン体 | 尿検査 |
| 皮膚系 | うぶ毛の密生、脱毛、敏の増加 | 視診 | |
| 血液 | 疲労、低体重 | 貧血(正球性正色素性が多い) 、血清鉄、 葉酸、ビタミンB12が低下、白血球減少、汎血球減少症 | 末梢血液検査 |
| 電解質 | 動悸、不整脈、痙攣 | 心電図異常、低K血症、低Na血症 | 電解質検査 |
| 消化器 | 味覚障害、食後の不快感、腹部膨満感、便秘、嘔吐、腹痛 | 血漿亜鉛の減少、胃内容排泄時間の延長、イレウス、上腸間膜動脈症候群 | 血液検査、消化管検査 |
| 肝臓 | 疲労 | トランスアミナーゼの軽度上昇 | 肝機能検査 |
| 腎臓 | 足の腫脹、浮腫 | BUNの上昇、腎濃縮能の低下 | 腎機能検査 |
| 脂質代謝 | 無症状 | コレステロール値の上昇 | 脂質検査 |
| JA:循環器系 | 徐脈、不整脈、動悸、失神 | ST-T変化、T波異常、QT時間の延長、左室径、右室径、大動脈径の滅少 | 心電図検査、心エコー |
| 骨・筋肉系 | 骨折、筋力低下 | 骨粗鬆症、筋萎縮 | CT、DEXA、筋電図 |
| 内分泌系 | 無月経、性欲低下、皮膚乾燥、浮腫、睡眠障害 | 視床下部一下垂体一性腺系、副腎系、甲状腺系の異常 | 内分泌検査 |
| 中枢神経系 | 睡眠障害、認知・集中カの低下、痙攣 | 異常脳波、脳萎縮像 | 脳波検査、CT検査、MRI検査 |
DEXA: dual energy X-ray absorptiometry
- 精神障害のcomorbidity:comorbidityとはある疾患をもつ患者が、その疾患の経過中またはその前後に罹患した別の疾患または病態を指し、必ずしも合併症を意味しない。摂食障害患者においてうつ病、強迫性障害、社会恐怖、恐慌性障害などの不安障害、境界性、演技性、強迫性、回避性、依存性などの人格障害、さらにアルコ-ルや薬物依存などのcomorbidityを高率に認める。
成因・発症機序
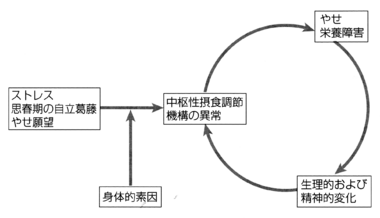
現在では生物学的、心理的、社会的要因の複雑な相互作用によるものと考えられている。このうち生物学的要因として、遺伝素因、脳内神経伝達物質、特にセロトニンの機能異常、その他脳の構造的異常が推定されている。 図1に発症機序を示した。すなわちストレス、やせ願望、思春期の自立葛藤などの社会的、心理的要因により摂食量が低下すると、摂食障害に対する身体的素因を有する人の中枢性摂食調節機構に異常を生じ、適切な摂食行動が障害される。 さらにやせや栄養障害により生理的、精神的変化(身体的合併症や脳の機能的、形態的変化)を生じ、これがさらに摂食行動の中枢性調節機構に悪影響を及ぼし、「食べない→食べられない→食べたら止まらない」といった摂食行動異常の悪循環に陥り、摂食障害の複雑かつ特異的な病態が形成されるものと考えられる。
診断
ANの診断について、表5にDSM-ⅣとICD-10の診断基準を示した。それぞれの診断基準ですべて満たす場合にANと診断され、一部の項目を満たさない場合には、DSM-Ⅳで特定不能の摂食障害、ICD-10で非定型ANと診断される。DSM-Ⅳの診断基準では、さらに過食や排出行動の有無により、摂食制限型と過食/排出型に分けられている。
| DSM-IVの診断基準 |
|---|
〔分類〕
|
| ICD-10の診断基準 |
|
鑑別診断として、やせをきたす身体疾患や精神疾患が鑑別の対象となる。身体疾患の鑑別に際して末梢血、血清蛋白質、電解質、肝・腎機能、脂質、消化器系、循環器系の検査や頭部CTスキャンなどがある。これらの諸検査は、症状や徴候、緊急度に応じて適宜選択して行うもので、闇雲に行うものではない。 やせをきたす内分泌疾患との鑑別については、 必ずしも内分泌学的検査によらなくても症状や徴候によって鑑別できる。やせをきたす精神疾患との鑑別において、ANほどやせる疾患は、統合失調症の拒食状態ぐらいで、容易に鑑別できる。
治療[4]
摂食障害の治療において、急性期であれ慢性期であれ外来通院が可能な限り、本来の環境の中で治療することを原則として外来治療を行う。すなわち日常生活における困難に直面させ続けながら、たえず治療への動機づけを強化していくことが必要である。安易に入院を繰り返す事は、現実から退き、病者への退行を容易にしてしまう。そして入院治療はあくまでも治療上の一つのステップで、真の回復は退院後の外来通院における患者の歩みから始まる。したがって摂食障害の治療において外来通院が治療上大きなウエイトを占める。
治療目標と治療への導入
治療目標は正常な摂食行動と体重の回復、さらに摂食行動異常の原因となった心理的、家族的、社会的問題を解決することである。治療への導入を図る場合、治療への動機づけをして、これを強化、維持するためのプロセスが極めて重要である。これには患者の状態が病気であることを認めさせ、病気についての正しい知識と十分な理解を得させる。
入院・外来治療の決定
初診時に急性期なのか慢性期なのか、直ちに入院治療が必要なのか、外来治療で可能なのかを判断する必要がある。これには身体状態、摂食行動および精神症状を評価し、急性期であれ慢性期であれ、生命的危険な状態であるかどうかをまず評価する。
- 緊急入院治療の適応 バイタルサインの異常を示し生命的に危険な状態や、低血糖などによる意識障害、体重減少が著しく浮腫などを生じ歩行もおぼつかない場合、急性肝炎や急性腎不全などの重篤な身体合併症の場合には救急病院や内科系の病院への入院治療が必要となる。 精神科的な緊急入院の適応として、自傷行為や自殺企図、問題行動、重篤な精神合併症、薬物・アルコール依存など合併する場合などで、家庭での対処または療養困難で、差し迫った問題として判断される場合である。本人が応じなければ医療保護入院という強制的手続きをとる必要を生じる場合もある。
- 緊急を要さない場合の入院治療の適応 緊急入院を必要とするほど、身体的、精神的に危険な状態ではないが、身体状態の改善や身体合併症の治療、摂食行動の正常化、社会からの引きこもり、家族との関係の調整、精神症状の改善などを目的とする。
外来治療
外来治療については、患者自身と治療同盟を結び、患者の意志を確かめて外来予約を入れる。摂食障害の外来治療は長期に及び、この間脱落することもしばしばある。一般的に医師と患者との間に信頼関係が構築されて、患者自らの意志で外来治療が長期に持続されれば、予後も良いようである。治療は主に栄養指導、精神療法、薬物療法からなる。 患者が低体重で極度の栄養障害の状態にある場合に、拒絶的、強迫的、軽度の認知障害を認め、精神療法の効果は見込めないことが多い。しかし、支持的精神療法を中心とする個人精神療法により医師と患者との間に良好な信頼関係を作ることは、動機づけの強化に有効で、その結果体重を増やすことにもつながる。
食事指導:ご飯を中心にバランスよく食べること、今食べている量を10割として2割アップして食べるよう指導する。そして一週間に0.5~1kg増えるよう、2割増しを繰り返す。そして患者と取り決めた目標体重(当科では身長(m)2×20~21にしている)の90%に達するよう指導する。
精神療法:認知療法的アプロ-チにより、体重や食物に関連した不合理な認知や思い込みに気づくよう働きかける。すなわち、患者が自分の体重や食事以外の面での考えや感情を正しく認知する能力には自信を失わせず、摂食障害の症状の一部として、体型や体重についての歪んだ認知があることを自覚するよう援助する。
このような精神療法的努力と身体的療法による体重の回復とを統合させ、徐々に不合理な認知と身体像の障害を修正していく。体重が改善すると患者の気分の改善、認知機能の強化、思考の清明化がもたらされる。そしてさらに根底にある実存的問題に目が向けられ自己同一性の確立、すなわち自己の確立と個性化の達成を促す。これらを長期の外来通院治療で行う。 薬物療法:不眠、不安、抑うつ気分、胃重感、消化・吸収機能の低下などの随伴症状に対する対症療法や、治療関係を促進して精神療法や行動療法への導入を容易にするために行われる。
家族への対応の仕方[5]
親は万策尽き、切羽詰まって挙句の果てに相談することが多い。したがってまず両親の苦悩に十分耳を傾け、これを軽減する。この際、両親の「しつけ」や「育て方」が悪かったという罪の意識や後ろめたさをできる限り取り除くよう配慮する。この病気がただ単に養育の失敗だけで生じることがない。「子どもをこの病気になるように育てるなどとうていできない」などと説明し、親の罪の意識や後ろめたさを軽減することにより、親に子どもをより客観的にみさせ、冷静に対応させるようにする。さらに家族が患者の看護に疲れないために、適切なアドバイスを与える。
経過と予後
1950年から2000年までに英語圏とドイツ語圏で行なわれた主な研究結果(119研究、5590人)をまとめたものでは、追跡期間4年以下では回復32.6%、部分回復が32.7%、不良34.4%、死亡0.9%となっている。そして10年以上の追跡期間になると回復が73.2%と増加し、部分回復8.5%、不良13.7%となり、死亡9.4%となり死亡例も増加している。が、死亡も増加している[6]。
神経性過食症
概念と歴史
BNは、自制困難な摂食の要求を生じて、短時間に大量の食物を強迫的に摂取しては、その後嘔吐や下剤の乱用、翌日の摂食制限、不食などにより体重増加を防ぎ、体重はANほど減少せず正常範囲内で変動し、過食後に無気力感、抑うつ気分、自己卑下をともなう一つの症候群である。 1950年代頃から過食は肥満症との関連で研究されてきた。そして1970年代頃より体重が正常範囲内で、過食しては嘔吐や下剤を乱用する患者の存在に気づかれるようになった。1979年にイギリスのRussell[7]が、1)自己抑制できない過食の衝動、2)過食後の自己誘発性嘔吐または下剤の使用、3)肥満に対して病的恐怖を示す患者の一群をbulimia nervosaと呼び、これらの患者の大部分がANの既往を有していたことから、ANの予後不良の亜型と考えた。 アメリカでは、1980年にDSM-Ⅲで過食症(bulimia)の診断基準をつくりANと区別した。そして1987年のDSM-ⅢRの診断基準ではBNと改め、1994年のDSM-Ⅳ(2000年にDSM-Ⅳ-TR)の診断基準に至っている。一方WHOは1992年にICD-10の診断基準で、BNの診断基準を新たに設け現在に至っている。
疫学
英国では若い女性の1.5~3.8%、米国では2.2~3.5%となり、 これらに欧米諸国の結果を平均すると約1%と報告されている 。これは我が国においてもほぼ同率である[1]。
症状
主な精神症状、行動異常、身体症状を表1に示した[2]。
精神症状(表1)
やせ願望はそれほど強くないが、強い肥満恐怖を認める。したがって希望体重を尋ねれば、標準範囲の下限以内の体重を望む。身体像の障害について、これを伴わない場合もある。自ら症状に苦しみ病感を有しているが、恥ずかしいこと、自分がだらしないことと思い、真の病識は形成されていない場合が多い。その他抑うつ、不安、強迫症状、失感情症などをしばしば伴う。
行動異常(表2)
- 摂食行動:過食、だらだら食い、絶食、摂食制限、隠れ食い、盗み食い、噛んで吐き出す(Chewing and spitting out food)などを示す。BNの中核症状は過食(binge eating)であり、bingeは「どんちゃん騒ぎ、酒宴、大騒ぎ、パ-ティ」などを意味し、binge eatingはこの様な際に大量の食物を無茶食いすることを云う。 しかし、これが摂食障害との関連で用いられる場合において、DSM-Ⅳ(-TR)では、1)一定の時間内(例えば2時間以内)に大部分の人が食べるより明らかに大量の食物を摂取し、2)その間、摂食を自制できないという感じをともなう(例えば、食べるのを途中で止められない感じや、何をどれだけ食べるかをコントロ-ルできない感じ)と定義されている。 過食と嘔吐の代理行動として、噛んで吐き出す行為がみられる。これは食物を噛んでは、そのエキスを吸い嚥下せずその残渣を吐き出して捨てる。
- 排出行動:過食による体重増加を防いだり、減量するために自ら嘔吐を誘発したり、下剤や利尿剤を乱用する。自己誘発性嘔吐は過食後に気分が悪くて嘔吐したのがきっかけで、その後常習化したり、最初から過食による体重増加を防ぐために行なわれる。長期にわたり人差し指や中指を使って嘔吐していると、これらの指の背部のつけ根部にいわゆる「吐きダコ」ができる。 下剤乱用は、過食後に食物を体内から排出して、体重増加を防ぐために行われる。下剤で一日に5~10錠位から200錠を超える場合や、漢方薬では常用量をはるかに超えた量を用いる。毎日浣腸剤が用いられる場合もある。 利尿剤乱用について、入手が困難のため極めて少ない。しかし、医師から処方された利尿剤を密かに乱用される場合もある。 その他、サウナや風呂に長時間入り、発汗を促進して体重増加をふせぐ患者もいる。
- 活動性:BN患者では無気力、抑うつ状態で活動性は低下する場合が多い。
- 問題行動:自傷行為や自殺企図、アルコ-ルや薬物乱用などの自己破壊的行為や万引きなどの社会的逸脱行為をしばしば認める。自傷行為として、手首自傷症候群が多い。鋭利なもので切りつけた時に、イライラや緊張感が一時的に緩和すると云う。 自殺企図として、薬物によるものが最も多く、向精神薬の投与は注意を要する。欧米の研究ではBN患者の約3割弱にアルコ-ルや薬物依存を合併すると云われているが、我が国ではそれ程多くない。万引きについて、約1/3の患者にみられ、食品類を盗む場合が多い。
身体症状(表3)
体重は標準範囲内かむしろ肥満に傾き、無月経や稀発月経、あるいは過剰月経などの月経異常をしばしば認める。また、浮腫や過食後に微熱を生じたりする。
合併症
過食や嘔吐、下剤乱用による身体合併症の症状と徴候および検査デ-タを表6[3]に示した。 この中で最も注意を要するのは電解質異常で、低K血症により心機能異常を呈し致死性頻拍性心室性不整脈を生じることである。 精神障害のcomorbidityとして、うつ病、強迫性障害、社会不安障害、恐慌性障害などの不安障害、境界性、演技性、強迫性、回避性、依存性などの人格障害、さらにアルコ-ルや薬物依存などを高率に認める。
| 器官 | 症状と徴候 | 検査データ | 検査名 |
|---|---|---|---|
| 歯 | 歯痛 | う歯 | X線 |
| 皮膚系 | 吐きダコ、皮膚線条 | 視診 | |
| 電解質 | 動悸、不整脈、痙攣 | 低K血症、低Cl血症、低Na血症 | 電解質検査 |
| 膵臓 | 腹痛 | 血清アミラーゼの高値(P型優位) | 膵臓検査 |
| 消化器 | 唾液腺の腫脹、腹痛、血性下痢 | 血清アミラーゼの高値(S型優位)、腹部圧痛、便潜血反応陽性 | 血液生化学、消化管検査 |
| 肝臓 | 疲労 | トランスアミナーゼの軽度上昇 | 肝機能検査 |
| 呼吸器 | 息切れ | 気胸、気縦隔、皮下気腫 | 胸部X線、呼吸器検査 |
| 循環器系 | 動悸、不整脈、失神 | QT時間の延長、低K血症 | 心篭図検査、電解質検査 |
| 中枢神経系 | 意識障害、痙攣 | 低Na血症、脳波異常 | 電解質検査、CT検査、脳波検査 |
成因と発症機序
ANと同様に生物学的、心理的、社会的要因の複雑な相互作用により生ずるものと考えられている。図1に示すように種々の要因により摂食量が低下した時、摂食障害に対する身体的素因を有する人の中枢性摂食調節機構に異常を生じ、ANの項で説明したような悪循環に陥る場合や、種々のストレスが直接的に中枢性摂食調節機構に影響を及ぼし過食を生じ、「食べたら止まらない→食べない(排出行動も含む)食べたら止まらない」の悪循環に陥る場合などが考えられる。
診断
BNの診断について、表7にDSM-ⅣとICD-10の診断基準を示した。それぞれの診断基準ですべて満たす場合にBNと診断され、一部の項目を満たさない場合には、DSM-Ⅳで特定不能の摂食障害、ICD-10で非定型BNと診断される。DSM-Ⅳの診断基準では、さらに排出行動の有無により、排出型と非排出型に分けられている。
| DSM-IVの診断基準 |
|---|
〔分類〕
|
| ICD-10の診断基準 |
|
治療
まず患者との間に信頼関係を確立し、治療に対する動機づけの強化と維持を図る。そして病気について教育し、栄養状態の改善を目指した食生活指導、そして認知行動療法により摂食行動の正常化と不合理な認知を修正していく。さらに必要に応じて薬物療法、家族療法や集団精神療法などを併用する。
治療目標と治療への導入
治療目標は、過食や排出行動のない正常な食生活の確立と体重の安定化、さらに摂食障害の中心にある不適応的思考・行動・情動の正常化を図ることである。 治療への導入を図る場合、何回挫折してもそれから立ち直ることが重要で、失敗すること問題でないと説明し、治りたい、自分を変えたいという動機づけを強化する。
入院・外来治療の決定
外来治療を基本として、ANのところで述べたように入院治療の適応を満たす場合には短期間の入院治療を行なう。
外来治療
BNの外来治療は、支持的精神療法と認知行動療法[8]に基づいた方法で行う。心理教育として、病気について、維持しなければならない体重、過食や排出行動による身体合併症、体重調整としての排出行動(嘔吐、下剤や利尿剤)の有害性と無効性、規則正しい食生活の確立、過食を引きおこしそうになる食物、食事や状況を日頃からコントロールする刺激統制法、過食しそうになった時、これを避けるための対策としての代替行動法、食べ方のコントロ-ル法などを小冊子や資料を用いて教える。
食生活指導:過食と嘔吐や下剤乱用などの排出行動のパタ-ンを知り、これらを減少させることが主な治療目標となる。患者の体重は、しばしば正常下限であったり変動したりするので、身体および精神的に安定した状態を得るためには体重を増加させたり、安定させる必要がある。したがって食生活指導により、患者が摂食制限や偏食を軽減し、規則的でバランスがとれ、日常生活に必要で十分なカロリ-を得られる正常な食生活を確立するようにする。
精神療法:肥満恐怖ややせ願望などの認知の歪みに対して認知行動療法的アプローチで修正していく[4]。
薬物療法:1)過食と排出行動の改善、2)不眠、不安、抑うつ気分、胃重感、消化・吸収機能の低下などの随伴症状に対する対症療法や、3)治療関係を促進し、精神療法や行動療法への導入をはかることなどがある。
1)について、種々の抗うつ薬の過食に対する有効性が検証されている。最近では、セロトニンの選択的な再取込み阻害作用を有するSSRIであるfluvoxamine、sertraline、paroxetineの有効性が報告されている。しかし我が国では、これらの薬剤が過食に対して認可されていない。しかしBN患者においてうつ状態を呈しやすく、うつ病や強迫性障害、パニック障害、社会不安障害などの不安障害の併存(comorbidity)が高率なのでこれらの治療でこれらのSSRIを投薬し、過食に対するも効果も期待できる。しかし抗うつ薬は、過食や嘔吐を減少させ、過食と嘔吐→抑うつ状態→過食と嘔吐といった悪循環を一時的に中断することにより、他の治療法を容易にし、その効果を高めることにより、本症からの回復に有効な補助手段となり得る。
家族への対応の仕方[5]
過食や嘔吐は秘密裏に行われ、親がこれらの行為に気づくのは発症してからかなり経過してからである。親はこれを知った時、怒りと羞恥心、「しつけ」や「育て方」が悪かったという罪の意識や後ろめたさをもつので、これらをできるだけ取り除くよう配慮する。そして、親に子供をより客観的にみさせ、冷静に対応させるようにする。過食や嘔吐について叱責しないこと、批判や指示をせず子供の話を聞くこと、さらに家族が患者の看護に疲れないために適切なアドバイスを与える[6]。
経過と予後
1997年から2002年までの研究結果をまとめたものでは、9~11年の追跡期間で、回復と部分回復が47~73%、不良が9~30%、致死率0.57~2.33%となっている。そして死因として自殺や事故死、心不全を伴う身体疾患とされている[9]。
参考文献
- ↑ 1.0 1.1 切池信夫:摂食障害、精神医学、48:356—369, 2006
- ↑ 2.0 2.1 切池信夫:さまざまな臨床像、「摂食障害-食べない、食べられない、食べたら止まらない」第2版、医学書院、東京、pp61-69、2009
- ↑ 3.0 3.1 切池信夫:さまざまな合併症、「摂食障害-食べない、食べられない、食べたら止まらない-」第2版、医学書院、東京、pp125-149、2009
- ↑ 4.0 4.1 切池信夫:治療は難しい、「摂食障害-食べない、食べられない、食べたら止まらない-」第2版、医学書院、東京、pp151-220、2009
- ↑ 5.0 5.1 切池信夫:摂食障害の子供を抱える家族に対して、みんなで学ぶ過食と拒食とダイエット、 星和書店、東京、pp251-291、2001
- ↑ 6.0 6.1
Steinhausen, H.C. (2002).
The outcome of anorexia nervosa in the 20th century. The American journal of psychiatry, 159(8), 1284-93. [PubMed:12153817] [WorldCat] [DOI] - ↑
Russell, G. (1979).
Bulimia nervosa: an ominous variant of anorexia nervosa. Psychological medicine, 9(3), 429-48. [PubMed:482466] [WorldCat] [DOI] - ↑ Fairburn CG
Cognitive-behavioral treatment for bulimia,In Handbook of Psychotherapy for Anorexia Nervosa and Bulimia (edited by Garner DM & Garfinkel PE)
Guilford Press, New York, 160-192, 1985 - ↑
Quadflieg, N., & Fichter, M.M. (2003).
The course and outcome of bulimia nervosa. European child & adolescent psychiatry, 12 Suppl 1, I99-109. [PubMed:12567221] [WorldCat] [DOI]
(執筆者:切池信夫、岩﨑進一 担当編集委員:加藤忠史)