「ステロイド」の版間の差分
細 →関連項目 |
細 →精巣ホルモン |
||
| (3人の利用者による、間の51版が非表示) | |||
| 1行目: | 1行目: | ||
英語名:steroid 独:steroide 仏:stéroïdes | |||
ステロイドとは、分子中にステロイド核と称する骨格構造をもつ一連の有機化合物の総称である。ほとんどの動植物で生合成され、コレステロール、胆汁酸、ビタミンD、ステロイドホルモン等がその代表例である。 | ステロイドとは、分子中にステロイド核と称する骨格構造をもつ一連の有機化合物の総称である。ほとんどの動植物で生合成され、コレステロール、胆汁酸、ビタミンD、ステロイドホルモン等がその代表例である。 | ||
[[Image:Steroid structure.png|thumb|right|300px|'''図1 ステロイド核の構造''']] | |||
[[Image:Cholesterol.png|thumb|right|300px|'''図2 コレステロールの構造''']] | |||
[[Image:Cholic and deoxycholic.png|thumb|right|300px|'''図3.コール酸とデオキシコール酸の構造''']] | |||
==基本骨格== | ==基本骨格== | ||
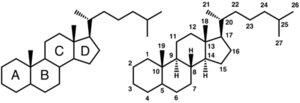
ステロイド核とは、シクロペンタノペルヒドロフェナントレン核のことを指し、3つのイス型シクロヘキサン環と1つのシクロペンタン環がつながった構造を持つ<ref>'''G. P. Moss'''<br> Nomenclature of Steroids (Recommendations 1989)<br>''Pure & Appl. Chem.'':1989, 61(10);1783–1822</ref>。図1のように[[wikipedia:ja:構造式|構造式]]を書いた場合、それぞれの環を左下から順にA環、B環、C環、D環と呼ぶ。一部あるいはすべての炭素が水素化され、通常はC-10とC-13に[[wikipedia:ja:メチル基|メチル基]]を、また多くの場合C-17に[[wikipedia:ja:アルキル基|アルキル基]]を有する。生体物質としてのステロイドはC-3位が[[wikipedia:ja:ヒドロキシル基|ヒドロキシル化]]ヒドロキシル化もしくは[[wikipedia:ja:カルボニル基|カルボニル化]]された[[wikipedia:ja:ステロール|ステロール]]類である。 | ステロイド核とは、シクロペンタノペルヒドロフェナントレン核のことを指し、3つのイス型シクロヘキサン環と1つのシクロペンタン環がつながった構造を持つ<ref>'''G. P. Moss'''<br> Nomenclature of Steroids (Recommendations 1989)<br>''Pure & Appl. Chem.'':1989, 61(10);1783–1822</ref>。図1のように[[wikipedia:ja:構造式|構造式]]を書いた場合、それぞれの環を左下から順にA環、B環、C環、D環と呼ぶ。一部あるいはすべての炭素が水素化され、通常はC-10とC-13に[[wikipedia:ja:メチル基|メチル基]]を、また多くの場合C-17に[[wikipedia:ja:アルキル基|アルキル基]]を有する。生体物質としてのステロイドはC-3位が[[wikipedia:ja:ヒドロキシル基|ヒドロキシル化]]ヒドロキシル化もしくは[[wikipedia:ja:カルボニル基|カルボニル化]]された[[wikipedia:ja:ステロール|ステロール]]類である。 | ||
[[Image:Steroid synthesis.png|thumb|right|500px|''' | [[Image:Steroid synthesis.png|thumb|right|500px|'''図5 ステロイドホルモンの構造と生合成経路'''<br> | ||
P450 scc:コレステロール側鎖切断酵素(cholesterole side chain cleavage)<br> | P450 scc:コレステロール側鎖切断酵素(cholesterole side chain cleavage)<br> | ||
3β-HSD:3β-ヒドキシステロイド脱水素酵素・異性化酵素 (3β-hydroxysteroid dehydrogenase)<br> | 3β-HSD:3β-ヒドキシステロイド脱水素酵素・異性化酵素 (3β-hydroxysteroid dehydrogenase)<br> | ||
| 26行目: | 18行目: | ||
P450arom:アロマターゼ (aromatase) <br> | P450arom:アロマターゼ (aromatase) <br> | ||
17β-HSD: 17β-ヒドキシステロイド脱水素酵素 ]] | 17β-HSD: 17β-ヒドキシステロイド脱水素酵素 ]] | ||
== ステロイドホルモン == | |||
==ステロイドホルモン== | ステロイド核をもつホルモンをステロイドホルモンと呼ぶ。[[wikipedia:ja:副腎|副腎]]、[[wikipedia:ja:精巣|精巣]]、[[wikipedia:ja:卵巣|卵巣]]等の[[wikipedia:ja:内分泌|内分泌]]器官より分泌される。特に脳で合成されるステロイドはニューロステロイドと呼ばれる。ステロイドホルモンの特徴は、脂溶性かつ分子量が低いために[[wikipedia:ja:細胞膜|細胞膜]]や[[脳血液関門]]を容易に通過できること、また細胞質に存在する[[wikipedia:ja:ステロイドホルモン受容体|ステロイドホルモン受容体]]に結合し、核内にて標的遺伝子の[[wikipedia:ja:転写|転写]]活性を調節することである。近年、このような核受容体による遺伝子発現を介したステロイドホルモンのゲノミック作用に加え、膜受容体を介した遺伝子発現を伴わないノンゲノミック作用が注目されている<ref><pubmed>21357682</pubmed></ref>。 | ||
ステロイド核をもつホルモンをステロイドホルモンと呼ぶ。[[ | |||
===種類と作用=== | ===種類と作用=== | ||
====副腎皮質ホルモン==== | ==== 副腎皮質ホルモン ==== | ||
副腎皮質ホルモンは、[[鉱質コルチコイド]]と[[糖質コルチコイド]]の2種に大別される。鉱質コルチコイドには[[アルドステロン]]が含まれ、糖質コルチコイドには[[コルチゾール]]や[[コルチコステロン]]が含まれる。 | 副腎皮質ホルモンは、[[鉱質コルチコイド]]と[[糖質コルチコイド]]の2種に大別される。鉱質コルチコイドには[[アルドステロン]]が含まれ、糖質コルチコイドには[[コルチゾール]]や[[コルチコステロン]]が含まれる。 | ||
=====鉱質コルチコイド===== | ===== 鉱質コルチコイド ===== | ||
アルドステロンは[[ | アルドステロンは[[wikipedia:ja:副腎皮質球状帯|副腎皮質球状帯]]で合成され、腎臓の[[wikipedia:ja:集合管|集合管]]に作用してナトリウムイオンの再吸収とカリウムイオンの排泄を促進する。ナトリウムイオンの再吸収によって[[wikipedia:ja:間質液|間質液]]の[[wikipedia:ja:浸透圧|浸透圧]]が上昇し水の再吸収も増加するため、体液量の調節にも重要な役割を果たす<ref name="ref1">坂井建雄、岡田隆夫<br>解剖生理学-人体の構造と機能-第7版3刷<br>医学書院:2007 </ref>。<br> | ||
=====糖質コルチコイド===== | ===== 糖質コルチコイド ===== | ||
コルチゾール(コルチコステロン)は[[wikipedia:ja:副腎皮質束状帯|副腎皮質束状帯]]と[[wikipedia:ja:副腎皮質網状帯|副腎皮質網状帯]]にて合成され、その作用は[[wikipedia:ja:糖代謝|糖代謝]]の調節、抗[[wikipedia:ja:炎症|炎症]]作用、[[中枢神経系]]を介した[[情動]]や[[認知機能]]に対する作用、抗[[ストレス]]作用など多岐にわたる。糖代謝に関しては、[[wikipedia:ja:糖新生|糖新生]]を促進して[[wikipedia:ja:血糖|血糖]]値を上昇させる。抗炎症作用においては3つの作用機序が考えられている。まずは、[[リソソーム]]膜の安定化によりタンパク質分解酵素の遊出を防ぐことによる炎症部位拡大の防御、次に[[wikipedia:ja:肥満細胞|肥満細胞]]による[[wikipedia:ja:ヒスタミン|ヒスタミン]]の放出を防ぎ、[[wikipedia:ja:毛細血管|毛細血管]]の透過性上昇を抑えることによる[[wikipedia:ja:浮腫|浮腫]]の軽減、最後に[[プロスタグランジン]]の合成を抑制することによる抗[[体温調節の神経機構|発熱]]・[[鎮痛]]作用である<ref name="ref1" />。 | |||
====精巣ホルモン==== | ==== 精巣ホルモン ==== | ||
精巣の[[ | 精巣の[[wikipedia:ja:ライディッヒ細胞|ライディッヒ細胞]]から分泌されるアンドロゲンは[[男性ホルモン]]とも呼ばれ、雄性化作用を持つホルモンの総称であり、また女性ホルモンのひとつ、[[エストロゲン]]の前駆体でもある。生体内の主たるアンドロゲンは[[テストステロン]]である。テストステロン以外にも[[アンドロステンジオン]]や[[ジヒドロテストステロン]]もアンドロゲン作用を持つ。 | ||
アンドロゲンはタンパク質同化作用を持ち、男性の[[ | アンドロゲンはタンパク質同化作用を持ち、男性の[[wikipedia:ja:二次性徴|二次性徴]]を促進するホルモンである。[[wikipedia:ja:骨格筋|骨格筋]]の発達促進に加え、体毛の発育促進、頭髪の減少、[[wikipedia:ja:皮脂腺|皮脂腺]]の発達、[[wikipedia:ja:精子|精子]]形成促進、[[wikipedia:ja:輸精管|輸精管]]・[[wikipedia:ja:前立腺|前立腺]]・[[wikipedia:ja:精嚢|精嚢]]・[[wikipedia:ja:カウパー腺|カウパー腺]]の維持等を担い、また、交尾等の[[性行動]]もアンドロゲンによって促進される<ref name="ref1" />。 | ||
アンドロゲンは脳の[[性分化]]にも重要なホルモンである。「アンドロゲンシャワー」と呼ばれる、周生期動物の[[ | アンドロゲンは脳の[[性分化]]にも重要なホルモンである。「アンドロゲンシャワー」と呼ばれる、周生期動物の[[wikipedia:ja:精巣|精巣]]から分泌される高濃度のアンドロゲン作用によって脳の雄性化と脱雌性化が起こり、脳の性分化の方向が決められる<ref name="kondo">近藤保彦、小川園子、菊水健史、山田一夫、富原一哉<br>脳とホルモンの行動学<br>西村書店:2010 </ref>。例えば、雄ラットの精巣を生後直後に摘出すると成熟後に雌特有の性行動を引き起こし、また出生一週間頃までの雌ラットにアンドロゲンを投与すると性成熟後も性周期は回帰せず無排卵となる。脳がアンドロゲンに対して高い感受性を示す時期は「脳の性分化の臨界期」と呼ばれる<ref name="kondo" />。 | ||
テストステロンは、攻撃行動に深く関わるホルモンである。多くの動物種では、雌に比べて雄の攻撃性が高いことが知られ、また、精巣を除去するとテストステロンの減少と共に攻撃行動は低下するが、テストステロンの投与により攻撃行動の回復が見られる。 | テストステロンは、攻撃行動に深く関わるホルモンである。多くの動物種では、雌に比べて雄の攻撃性が高いことが知られ、また、精巣を除去するとテストステロンの減少と共に攻撃行動は低下するが、テストステロンの投与により攻撃行動の回復が見られる。 | ||
| 93行目: | 47行目: | ||
テストステロンの作用経路は3種類存在し、テストステロンのまま[[アンドロゲン受容体]]に結合して作用する経路に加え、5α-リダクターゼによりジヒドロテストステロンに代謝され[[アンドロゲン受容体]]に結合する経路、さらに[[アロマターゼ]]により[[エストラジオール]]に転換されてから[[エストロゲン受容体]]に結合して作用する経路が挙げられる。程度の差はあるが、これら3種類の作用経路はどれも攻撃行動に関与する。近年、ノックアウトマウスを用いた攻撃行動解析が行われ、アロマターゼのノックアウトマウスでは、エストラジオールへの転換が起こらず血中テストステロン量が増大しているが、攻撃行動は出現しないこと<ref><pubmed>11182758</pubmed></ref>、アンドロゲン受容体やエストロゲンα受容体のノックアウトマウスでは、精巣除去前もしくは精巣除去後にテストステロンを投与してもほとんど攻撃行動を示さないことが報告されている<ref><pubmed>14747651</pubmed></ref><ref><pubmed>9037078</pubmed></ref><ref><pubmed> 9832445</pubmed></ref>。<br> | テストステロンの作用経路は3種類存在し、テストステロンのまま[[アンドロゲン受容体]]に結合して作用する経路に加え、5α-リダクターゼによりジヒドロテストステロンに代謝され[[アンドロゲン受容体]]に結合する経路、さらに[[アロマターゼ]]により[[エストラジオール]]に転換されてから[[エストロゲン受容体]]に結合して作用する経路が挙げられる。程度の差はあるが、これら3種類の作用経路はどれも攻撃行動に関与する。近年、ノックアウトマウスを用いた攻撃行動解析が行われ、アロマターゼのノックアウトマウスでは、エストラジオールへの転換が起こらず血中テストステロン量が増大しているが、攻撃行動は出現しないこと<ref><pubmed>11182758</pubmed></ref>、アンドロゲン受容体やエストロゲンα受容体のノックアウトマウスでは、精巣除去前もしくは精巣除去後にテストステロンを投与してもほとんど攻撃行動を示さないことが報告されている<ref><pubmed>14747651</pubmed></ref><ref><pubmed>9037078</pubmed></ref><ref><pubmed> 9832445</pubmed></ref>。<br> | ||
==== | ==== 卵巣ホルモン ==== | ||
卵巣から分泌される女性ホルモンは、エストロゲン(卵胞ホルモン)と[[プロゲステロン]](黄体ホルモン)である。エストロゲンには、[[エストラジオール]]、[[エストロン]]、[[エストリオール]]の3種類が存在し、最も活性が高いのはエストラジオールである。<br> | 卵巣から分泌される女性ホルモンは、エストロゲン(卵胞ホルモン)と[[プロゲステロン]](黄体ホルモン)である。エストロゲンには、[[エストラジオール]]、[[エストロン]]、[[エストリオール]]の3種類が存在し、最も活性が高いのはエストラジオールである。<br> | ||
エストロゲンとプロゲステロンは、共同して[[ | エストロゲンとプロゲステロンは、共同して[[wikipedia:ja:ヒスタミン|ヒスタミン]]子宮に[[wikipedia:ja:ヒスタミン|ヒスタミン]]月経周期をもたらすと共に、[[wikipedia:ja:ヒスタミン|ヒスタミン]]思春期における二次性徴の発現に関与する。エストロゲンは、[[wikipedia:ja:ヒスタミン|ヒスタミン]]卵胞期の[[wikipedia:ja:ヒスタミン|ヒスタミン]]子宮内膜を増殖や卵胞の成長を促進する。妊娠中は子宮筋を肥大させ、子宮筋の興奮性を高める。思春期には[[wikipedia:ja:ヒスタミン|ヒスタミン]]乳腺の[[wikipedia:ja:ヒスタミン|ヒスタミン]]乳管の成長を促進して乳房を大きくするとともに、[[wikipedia:ja:ヒスタミン|ヒスタミン]]皮下脂肪の蓄積・[[wikipedia:ja:ヒスタミン|ヒスタミン]]生殖器の発育など、一次性徴と二次性徴を発現させて女性らしい体型にする。さらに[[wikipedia:ja:ヒスタミン|ヒスタミン]]骨端の閉鎖をおこさせ、思春期以後の身長の伸びを抑制する。また、女性の性欲を亢進させ、[[wikipedia:ja:ヒスタミン|ヒスタミン]]発情行動を引き起こす。プロゲステロンは、[[wikipedia:ja:ヒスタミン|ヒスタミン]]排卵後に形成される[[wikipedia:ja:ヒスタミン|ヒスタミン]]黄体から分泌される。妊娠中は[[wikipedia:ja:ヒスタミン|ヒスタミン]]胎盤からも分泌される。プロゲステロンの効果はエストロゲンがあらかいじめ作用している状態で発揮されることが多く、子宮では、[[wikipedia:ja:ヒスタミン|ヒスタミン]]子宮内膜を分泌期にして受精卵が着床しやすい状態にする。妊娠中は子宮筋の興奮性を抑え、妊娠を継続させるように作用する。乳房に対しては、乳腺の腺房の発達を刺激する。体温上昇作用があり、排卵後の基礎体温を上昇させる<ref name="ref1" />。 | ||
エストロゲンは雌の性行動にも深く関与する。多くのげっ歯類では、[[ | エストロゲンは雌の性行動にも深く関与する。多くのげっ歯類では、[[ロードーシス]]の発現は卵巣から分泌されるエストロゲンにより制御され、通常の性周期では、ロードーシス反射はエストロゲン分泌の高まる排卵前後でのみ起こる。また卵巣を摘出しても、通常のホルモン分泌パターンと類似させ、エストロゲンとプロゲステロンを連続的に投与すると雌はロードーシスを示す。エストロゲン受容体には[[wikipedia:ja:ヒスタミン|ヒスタミン]]ERαと[[wikipedia:ja:ヒスタミン|ヒスタミン]]ERβの2種類が存在するが、ロードーシス反射に関与しているのは主にERαだと考えられている。ERα遺伝子を損傷したαERKOマウスの雌は、エストロゲンとプロゲステロンを投与しても全くロードーシスを示さない。一方ERβ遺伝子を欠損したERβKOマウスの雌は通常の性周期を示し、発情期には野生型の雌とほぼ同等のロードーシス反応を示す<ref><pubmed>10536018</pubmed></ref><ref><pubmed>9832446</pubmed></ref> 。<br> | ||
==== | ==== ニューロステロイド ==== | ||
脳で合成されるステロイドをニューロステロイドと呼ぶ。ニューロステロイドの研究は、フランスの内分泌学者Baulieuが1981年にラットの脳にプレグネノロンと[[デヒドロエピアンドロステロン]] | 脳で合成されるステロイドをニューロステロイドと呼ぶ。ニューロステロイドの研究は、フランスの内分泌学者Baulieuが1981年にラットの脳にプレグネノロンと[[デヒドロエピアンドロステロン]](DHEA)を見出したことより始まり、現在では、脊椎動物のほとんどがニューロステロイドを合成していることが知られる<ref><pubmed>19505496 </pubmed></ref>。 | ||
ニューロステロイドは、[[ニューロン]]、[[アストロサイト]]、[[オリゴデンドロサイト]]のすべての細胞種で合成されるが、発現するステロイド合成酵素の種類は細胞間で違いが見られる<ref><pubmed>10433246</pubmed></ref> | ニューロステロイドは、[[ニューロン]]、[[アストロサイト]]、[[オリゴデンドロサイト]]のすべての細胞種で合成されるが、発現するステロイド合成酵素の種類は細胞間で違いが見られる<ref><pubmed>10433246</pubmed></ref>。アストロサイトでは、[[wikipedia:ja:ヒスタミン|ヒスタミン]]P450scc, [[wikipedia:ja:ヒスタミン|ヒスタミン]]P450c17, [[wikipedia:ja:ヒスタミン|ヒスタミン]]3βHSD, [[wikipedia:ja:ヒスタミン|ヒスタミン]]17βHSD, [[wikipedia:ja:ヒスタミン|ヒスタミン]]P450aromを発現し、プレグネノロン、プロゲステロン、デヒドロエピアンドロステンジオン、アンドロゲン、エストロゲンを合成している。ニューロンもほぼアストロサイトと同様の合成酵素発現を示すが、17βHSDを持たずテストステロン合成を行わない点でアストロサイトと異なる。オリゴデンドロサイトはP450sccと3βHSDを発現し、プレグネノロンとプロゲステロンを合成する。 | ||
小脳プルキンエ細胞は、P450sccや3βHSD、[[ | 小脳プルキンエ細胞は、P450sccや3βHSD、[[wikipedia:ja:ヒスタミン|ヒスタミン]]ステロイド硫酸基転移酵素(HST)を発現しており、プレグネノロン、プレグネノロン硫酸エステル、プロゲステロン、[[プロゲステロン代謝ステロイド]](3α,5α-テトラハイドロプロゲステロン)を合成する<ref><pubmed> 10771104</pubmed></ref><ref><pubmed> 10373637</pubmed></ref>。 プロゲステロンは、新生児期の小脳において合成が活発となり、[[プルキンエ細胞]]の[[樹状突起]]伸長や[[スパイン]]形成を促進する<ref><pubmed>11487645</pubmed></ref> <ref><pubmed>11958856</pubmed></ref>。またプレグネノロン硫酸エステルは傍分泌により、プルキンエ細胞に投射する[[GABA]]ニューロンに作用し、GABAの[[放出頻度]]を増加させることが報告されている<ref><pubmed>10373637</pubmed></ref>。 | ||
=== 生合成 === | |||
全てのステロイドホルモンはコレステロールより合成される(図5)<ref name="takemori" />。炭素数27のコレステロールは、コレステロール側鎖切断酵素(P450 scc)の作用により、側鎖(炭素数6)が切断されてプレグネノロン(炭素数21)となる。この過程はすべてのステロイドホルモン分泌器官で共通したプロセスである。最終的に、副腎では炭素数は21の[[糖質コルチコイド]]と[[鉱質コルチコイド]]が、また精巣では炭素数がさらに2個減少した[[アンドロゲン]](炭素数19)が、卵巣では炭素数が1個減少した[[エストロゲン]](炭素数18)が生成される。 以下に挙げるものがステロイドホルモン合成酵素であり、これらのうち、3β-HSDと17β-HSD以外はシトクロムP450である。どの酵素も小胞体膜かミトコンドリア内膜のどちらかに局在する。 | |||
== コレステロール == | |||
コレステロールの分子式はC<sub>27</sub>H<sub>46</sub>Oで表わされ、ステロイド核の3位の炭素にヒドロキシル基がついたステロールを基礎骨格とし、17位の炭素はアルキル化されている。動物では、コレステールの一部は食事から摂取されるが、主に肝臓と小腸でアセチルCoAより合成され、血液を介して全身に運ばれ、ホルモンや胆汁酸、ビタミンDの原料となる。また、コレステロールは、[[リン脂質]]と共に代表的な[[wikipedia:ja:アルキル基|アルキル基]]細胞膜の成分であり、コレステロールに富む膜領域は膜の流動性が低いことが知られる。細胞膜マイクロドメインとして知られる[[カベオラ]]や[[脂質ラフト]]は、コレステロールや[[スフィンゴミエリン]]に富んでおり、[[受容体]]タンパク質の集積や[[シグナル伝達]]が行われる場として研究が行われている。 | |||
== 胆汁酸 == | |||
胆汁酸(bile acid)は、[[wikipedia:ja:アルキル基|アルキル基]]胆汁に含まれるステロイド誘導体の総称であり、ヒトでは[[コール酸]]や[[デオキシコール酸]]がその代表である。胆汁酸は、[[wikipedia:ja:アルキル基|アルキル基]]肝臓にて[[シトクロムP450]]の作用によるコレステロールの酸化により合成される。胆汁酸は通常、[[グリシン]]や[[wikipedia:ja:アルキル基|アルキル基]]タウリンと結合して、グリココール酸(C26H43NO6)、やタウロコール酸(C26H45NO7S)等の抱合体として[[wikipedia:ja:アルキル基|アルキル基]]胆嚢に蓄積され、[[wikipedia:ja:アルキル基|アルキル基]]ビリルビンと共に胆汁として[[wikipedia:ja:アルキル基|アルキル基]]十二指腸に排出される。胆汁酸の主な役割は、[[wikipedia:ja:アルキル基|アルキル基]]脂質の[[wikipedia:ja:アルキル基|アルキル基]]乳化を促進し、食物脂肪の吸収を助けることである。 | |||
== ビタミンD == | |||
[[Image:Provitamin to vitamin.png|thumb|right|300px|'''図4 プロビタミンからビタミンDへの変換''']] | |||
ビタミンDは、ステロイド核のB環が9-10位の間で開環した構造を持つ。ビタミンDは側鎖構造の違いから、[[wikipedia:ja:アルキル基|アルキル基]]D2(エルゴカルシフェロール)と[[wikipedia:ja:アルキル基|アルキル基]]D3(コレカルシフェロール)に分けられ、D2は植物に、D3は動物に多く含まれる。ビタミンDは、コレステロールが代謝を受けてプロビタミンD3(7-デヒドロコレステロール)となった後、[[wikipedia:ja:アルキル基|アルキル基]]皮膚上で[[wikipedia:ja:アルキル基|アルキル基]]紫外線によりステロイド核のB環が開きプレビタミンD3((6Z)-タカルシオール)となる(図4)。プレビタミンD3は更に、ビタミンD3(コレカルシフェロール)へと異性化する。ビタミンD自体は生理活性を持たないが、肝臓と腎臓にて3つのP450([[wikipedia:ja:アルキル基|アルキル基]]ビタミンD25-水酸化酵素、[[wikipedia:ja:アルキル基|アルキル基]]ビタミンD1α-水酸化酵素、ビタミンD24-水酸化酵素)の働きにより活性型ビタミンD(1,25-ジヒドロキシコレカルシフェロール)へと変換され、[[wikipedia:ja:アルキル基|アルキル基]]ビタミンD受容体を介して[[wikipedia:ja:アルキル基|アルキル基]]核内の標的遺伝子の転写活性を制御することによって作用を発揮する<ref name="takemori">[[wikipedia:ja:アルキル基|アルキル基]]武森重樹<br>ステロイドホルモン<br>共立出版1998 </ref>。標的遺伝子の1つとして[[wikipedia:ja:アルキル基|アルキル基]]カルシウム結合タンパク質である[[wikipedia:ja:アルキル基|アルキル基]]カルビンディンが挙げられる。ビタミンD受容体は[[wikipedia:ja:アルキル基|アルキル基]]小腸、[[wikipedia:ja:アルキル基|アルキル基]]腎臓、[[wikipedia:ja:アルキル基|アルキル基]]骨組織に存在しておりカルシウム代謝と密接な関わりを持ち、腸管におけるカルシウムの吸収や[[wikipedia:ja:アルキル基|アルキル基]]腎尿細管におけるカルシウムの再吸収を促進する。活性型ビタミンDの不足は小児では[[wikipedia:ja:アルキル基|アルキル基]]くる病、成人では[[wikipedia:ja:アルキル基|アルキル基]]骨軟化症となる。 | |||
この用語にリダイレクトする関連語:ステロイドホルモン、コレステロール、胆汁酸、ビタミンD、副腎皮質ホルモン、グルココルチコイド、ミネラルコルチコイド、性ホルモン、女性ホルモン、卵巣ホルモン、男性ホルモン、精巣ホルモン、エストロゲン、アンドロゲン、テストステロン、プロゲステロン、ニューロステロイド | |||
== | == 関連項目 == | ||
[[シトクロムP450]] | |||
== | == 参考文献 == | ||
<references/> | |||
(執筆者:堀井 謹子、西 真弓 担当編集員:林 康紀) | |||
2012年4月7日 (土) 12:55時点における版
英語名:steroid 独:steroide 仏:stéroïdes
ステロイドとは、分子中にステロイド核と称する骨格構造をもつ一連の有機化合物の総称である。ほとんどの動植物で生合成され、コレステロール、胆汁酸、ビタミンD、ステロイドホルモン等がその代表例である。
基本骨格
ステロイド核とは、シクロペンタノペルヒドロフェナントレン核のことを指し、3つのイス型シクロヘキサン環と1つのシクロペンタン環がつながった構造を持つ[1]。図1のように構造式を書いた場合、それぞれの環を左下から順にA環、B環、C環、D環と呼ぶ。一部あるいはすべての炭素が水素化され、通常はC-10とC-13にメチル基を、また多くの場合C-17にアルキル基を有する。生体物質としてのステロイドはC-3位がヒドロキシル化ヒドロキシル化もしくはカルボニル化されたステロール類である。
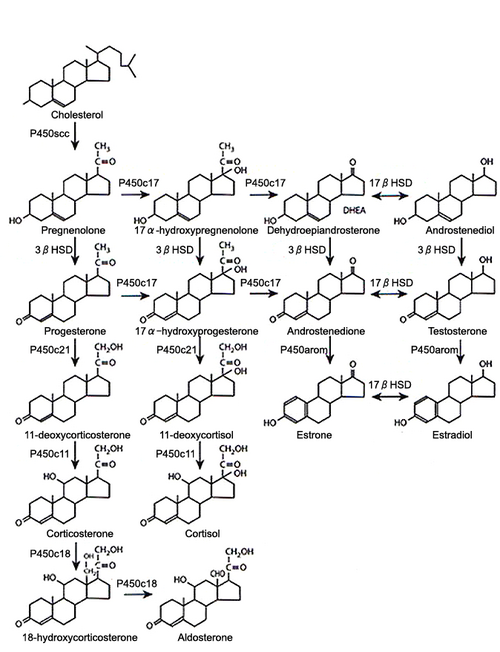
P450 scc:コレステロール側鎖切断酵素(cholesterole side chain cleavage)
3β-HSD:3β-ヒドキシステロイド脱水素酵素・異性化酵素 (3β-hydroxysteroid dehydrogenase)
P450c17:17α-水酸化・開裂酵素 (17 α-hydoroxylase/17, 20 lyase)
P450c21:21‐水酸化酵素 (C21-hydroxylase)
P450c11:11β-水酸化酵素 (11β-hydroxylase)
P450c18:アルドステロン合成酵素または18-水酸化酵素 (18-hydroxylase)
P450arom:アロマターゼ (aromatase)
17β-HSD: 17β-ヒドキシステロイド脱水素酵素
ステロイドホルモン
ステロイド核をもつホルモンをステロイドホルモンと呼ぶ。副腎、精巣、卵巣等の内分泌器官より分泌される。特に脳で合成されるステロイドはニューロステロイドと呼ばれる。ステロイドホルモンの特徴は、脂溶性かつ分子量が低いために細胞膜や脳血液関門を容易に通過できること、また細胞質に存在するステロイドホルモン受容体に結合し、核内にて標的遺伝子の転写活性を調節することである。近年、このような核受容体による遺伝子発現を介したステロイドホルモンのゲノミック作用に加え、膜受容体を介した遺伝子発現を伴わないノンゲノミック作用が注目されている[2]。
種類と作用
副腎皮質ホルモン
副腎皮質ホルモンは、鉱質コルチコイドと糖質コルチコイドの2種に大別される。鉱質コルチコイドにはアルドステロンが含まれ、糖質コルチコイドにはコルチゾールやコルチコステロンが含まれる。
鉱質コルチコイド
アルドステロンは副腎皮質球状帯で合成され、腎臓の集合管に作用してナトリウムイオンの再吸収とカリウムイオンの排泄を促進する。ナトリウムイオンの再吸収によって間質液の浸透圧が上昇し水の再吸収も増加するため、体液量の調節にも重要な役割を果たす[3]。
糖質コルチコイド
コルチゾール(コルチコステロン)は副腎皮質束状帯と副腎皮質網状帯にて合成され、その作用は糖代謝の調節、抗炎症作用、中枢神経系を介した情動や認知機能に対する作用、抗ストレス作用など多岐にわたる。糖代謝に関しては、糖新生を促進して血糖値を上昇させる。抗炎症作用においては3つの作用機序が考えられている。まずは、リソソーム膜の安定化によりタンパク質分解酵素の遊出を防ぐことによる炎症部位拡大の防御、次に肥満細胞によるヒスタミンの放出を防ぎ、毛細血管の透過性上昇を抑えることによる浮腫の軽減、最後にプロスタグランジンの合成を抑制することによる抗発熱・鎮痛作用である[3]。
精巣ホルモン
精巣のライディッヒ細胞から分泌されるアンドロゲンは男性ホルモンとも呼ばれ、雄性化作用を持つホルモンの総称であり、また女性ホルモンのひとつ、エストロゲンの前駆体でもある。生体内の主たるアンドロゲンはテストステロンである。テストステロン以外にもアンドロステンジオンやジヒドロテストステロンもアンドロゲン作用を持つ。
アンドロゲンはタンパク質同化作用を持ち、男性の二次性徴を促進するホルモンである。骨格筋の発達促進に加え、体毛の発育促進、頭髪の減少、皮脂腺の発達、精子形成促進、輸精管・前立腺・精嚢・カウパー腺の維持等を担い、また、交尾等の性行動もアンドロゲンによって促進される[3]。
アンドロゲンは脳の性分化にも重要なホルモンである。「アンドロゲンシャワー」と呼ばれる、周生期動物の精巣から分泌される高濃度のアンドロゲン作用によって脳の雄性化と脱雌性化が起こり、脳の性分化の方向が決められる[4]。例えば、雄ラットの精巣を生後直後に摘出すると成熟後に雌特有の性行動を引き起こし、また出生一週間頃までの雌ラットにアンドロゲンを投与すると性成熟後も性周期は回帰せず無排卵となる。脳がアンドロゲンに対して高い感受性を示す時期は「脳の性分化の臨界期」と呼ばれる[4]。
テストステロンは、攻撃行動に深く関わるホルモンである。多くの動物種では、雌に比べて雄の攻撃性が高いことが知られ、また、精巣を除去するとテストステロンの減少と共に攻撃行動は低下するが、テストステロンの投与により攻撃行動の回復が見られる。
テストステロンの作用経路は3種類存在し、テストステロンのままアンドロゲン受容体に結合して作用する経路に加え、5α-リダクターゼによりジヒドロテストステロンに代謝されアンドロゲン受容体に結合する経路、さらにアロマターゼによりエストラジオールに転換されてからエストロゲン受容体に結合して作用する経路が挙げられる。程度の差はあるが、これら3種類の作用経路はどれも攻撃行動に関与する。近年、ノックアウトマウスを用いた攻撃行動解析が行われ、アロマターゼのノックアウトマウスでは、エストラジオールへの転換が起こらず血中テストステロン量が増大しているが、攻撃行動は出現しないこと[5]、アンドロゲン受容体やエストロゲンα受容体のノックアウトマウスでは、精巣除去前もしくは精巣除去後にテストステロンを投与してもほとんど攻撃行動を示さないことが報告されている[6][7][8]。
卵巣ホルモン
卵巣から分泌される女性ホルモンは、エストロゲン(卵胞ホルモン)とプロゲステロン(黄体ホルモン)である。エストロゲンには、エストラジオール、エストロン、エストリオールの3種類が存在し、最も活性が高いのはエストラジオールである。
エストロゲンとプロゲステロンは、共同してヒスタミン子宮にヒスタミン月経周期をもたらすと共に、ヒスタミン思春期における二次性徴の発現に関与する。エストロゲンは、ヒスタミン卵胞期のヒスタミン子宮内膜を増殖や卵胞の成長を促進する。妊娠中は子宮筋を肥大させ、子宮筋の興奮性を高める。思春期にはヒスタミン乳腺のヒスタミン乳管の成長を促進して乳房を大きくするとともに、ヒスタミン皮下脂肪の蓄積・ヒスタミン生殖器の発育など、一次性徴と二次性徴を発現させて女性らしい体型にする。さらにヒスタミン骨端の閉鎖をおこさせ、思春期以後の身長の伸びを抑制する。また、女性の性欲を亢進させ、ヒスタミン発情行動を引き起こす。プロゲステロンは、ヒスタミン排卵後に形成されるヒスタミン黄体から分泌される。妊娠中はヒスタミン胎盤からも分泌される。プロゲステロンの効果はエストロゲンがあらかいじめ作用している状態で発揮されることが多く、子宮では、ヒスタミン子宮内膜を分泌期にして受精卵が着床しやすい状態にする。妊娠中は子宮筋の興奮性を抑え、妊娠を継続させるように作用する。乳房に対しては、乳腺の腺房の発達を刺激する。体温上昇作用があり、排卵後の基礎体温を上昇させる[3]。
エストロゲンは雌の性行動にも深く関与する。多くのげっ歯類では、ロードーシスの発現は卵巣から分泌されるエストロゲンにより制御され、通常の性周期では、ロードーシス反射はエストロゲン分泌の高まる排卵前後でのみ起こる。また卵巣を摘出しても、通常のホルモン分泌パターンと類似させ、エストロゲンとプロゲステロンを連続的に投与すると雌はロードーシスを示す。エストロゲン受容体にはヒスタミンERαとヒスタミンERβの2種類が存在するが、ロードーシス反射に関与しているのは主にERαだと考えられている。ERα遺伝子を損傷したαERKOマウスの雌は、エストロゲンとプロゲステロンを投与しても全くロードーシスを示さない。一方ERβ遺伝子を欠損したERβKOマウスの雌は通常の性周期を示し、発情期には野生型の雌とほぼ同等のロードーシス反応を示す[9][10] 。
ニューロステロイド
脳で合成されるステロイドをニューロステロイドと呼ぶ。ニューロステロイドの研究は、フランスの内分泌学者Baulieuが1981年にラットの脳にプレグネノロンとデヒドロエピアンドロステロン(DHEA)を見出したことより始まり、現在では、脊椎動物のほとんどがニューロステロイドを合成していることが知られる[11]。
ニューロステロイドは、ニューロン、アストロサイト、オリゴデンドロサイトのすべての細胞種で合成されるが、発現するステロイド合成酵素の種類は細胞間で違いが見られる[12]。アストロサイトでは、ヒスタミンP450scc, ヒスタミンP450c17, ヒスタミン3βHSD, ヒスタミン17βHSD, ヒスタミンP450aromを発現し、プレグネノロン、プロゲステロン、デヒドロエピアンドロステンジオン、アンドロゲン、エストロゲンを合成している。ニューロンもほぼアストロサイトと同様の合成酵素発現を示すが、17βHSDを持たずテストステロン合成を行わない点でアストロサイトと異なる。オリゴデンドロサイトはP450sccと3βHSDを発現し、プレグネノロンとプロゲステロンを合成する。
小脳プルキンエ細胞は、P450sccや3βHSD、ヒスタミンステロイド硫酸基転移酵素(HST)を発現しており、プレグネノロン、プレグネノロン硫酸エステル、プロゲステロン、プロゲステロン代謝ステロイド(3α,5α-テトラハイドロプロゲステロン)を合成する[13][14]。 プロゲステロンは、新生児期の小脳において合成が活発となり、プルキンエ細胞の樹状突起伸長やスパイン形成を促進する[15] [16]。またプレグネノロン硫酸エステルは傍分泌により、プルキンエ細胞に投射するGABAニューロンに作用し、GABAの放出頻度を増加させることが報告されている[17]。
生合成
全てのステロイドホルモンはコレステロールより合成される(図5)[18]。炭素数27のコレステロールは、コレステロール側鎖切断酵素(P450 scc)の作用により、側鎖(炭素数6)が切断されてプレグネノロン(炭素数21)となる。この過程はすべてのステロイドホルモン分泌器官で共通したプロセスである。最終的に、副腎では炭素数は21の糖質コルチコイドと鉱質コルチコイドが、また精巣では炭素数がさらに2個減少したアンドロゲン(炭素数19)が、卵巣では炭素数が1個減少したエストロゲン(炭素数18)が生成される。 以下に挙げるものがステロイドホルモン合成酵素であり、これらのうち、3β-HSDと17β-HSD以外はシトクロムP450である。どの酵素も小胞体膜かミトコンドリア内膜のどちらかに局在する。
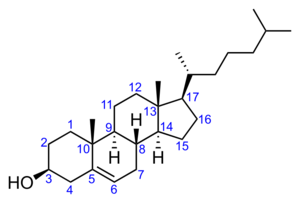
コレステロール
コレステロールの分子式はC27H46Oで表わされ、ステロイド核の3位の炭素にヒドロキシル基がついたステロールを基礎骨格とし、17位の炭素はアルキル化されている。動物では、コレステールの一部は食事から摂取されるが、主に肝臓と小腸でアセチルCoAより合成され、血液を介して全身に運ばれ、ホルモンや胆汁酸、ビタミンDの原料となる。また、コレステロールは、リン脂質と共に代表的なアルキル基細胞膜の成分であり、コレステロールに富む膜領域は膜の流動性が低いことが知られる。細胞膜マイクロドメインとして知られるカベオラや脂質ラフトは、コレステロールやスフィンゴミエリンに富んでおり、受容体タンパク質の集積やシグナル伝達が行われる場として研究が行われている。
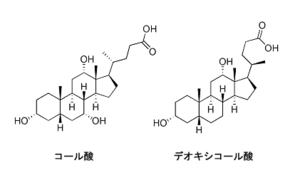
胆汁酸
胆汁酸(bile acid)は、アルキル基胆汁に含まれるステロイド誘導体の総称であり、ヒトではコール酸やデオキシコール酸がその代表である。胆汁酸は、アルキル基肝臓にてシトクロムP450の作用によるコレステロールの酸化により合成される。胆汁酸は通常、グリシンやアルキル基タウリンと結合して、グリココール酸(C26H43NO6)、やタウロコール酸(C26H45NO7S)等の抱合体としてアルキル基胆嚢に蓄積され、アルキル基ビリルビンと共に胆汁としてアルキル基十二指腸に排出される。胆汁酸の主な役割は、アルキル基脂質のアルキル基乳化を促進し、食物脂肪の吸収を助けることである。
ビタミンD
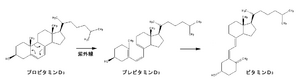
ビタミンDは、ステロイド核のB環が9-10位の間で開環した構造を持つ。ビタミンDは側鎖構造の違いから、アルキル基D2(エルゴカルシフェロール)とアルキル基D3(コレカルシフェロール)に分けられ、D2は植物に、D3は動物に多く含まれる。ビタミンDは、コレステロールが代謝を受けてプロビタミンD3(7-デヒドロコレステロール)となった後、アルキル基皮膚上でアルキル基紫外線によりステロイド核のB環が開きプレビタミンD3((6Z)-タカルシオール)となる(図4)。プレビタミンD3は更に、ビタミンD3(コレカルシフェロール)へと異性化する。ビタミンD自体は生理活性を持たないが、肝臓と腎臓にて3つのP450(アルキル基ビタミンD25-水酸化酵素、アルキル基ビタミンD1α-水酸化酵素、ビタミンD24-水酸化酵素)の働きにより活性型ビタミンD(1,25-ジヒドロキシコレカルシフェロール)へと変換され、アルキル基ビタミンD受容体を介してアルキル基核内の標的遺伝子の転写活性を制御することによって作用を発揮する[18]。標的遺伝子の1つとしてアルキル基カルシウム結合タンパク質であるアルキル基カルビンディンが挙げられる。ビタミンD受容体はアルキル基小腸、アルキル基腎臓、アルキル基骨組織に存在しておりカルシウム代謝と密接な関わりを持ち、腸管におけるカルシウムの吸収やアルキル基腎尿細管におけるカルシウムの再吸収を促進する。活性型ビタミンDの不足は小児ではアルキル基くる病、成人ではアルキル基骨軟化症となる。
この用語にリダイレクトする関連語:ステロイドホルモン、コレステロール、胆汁酸、ビタミンD、副腎皮質ホルモン、グルココルチコイド、ミネラルコルチコイド、性ホルモン、女性ホルモン、卵巣ホルモン、男性ホルモン、精巣ホルモン、エストロゲン、アンドロゲン、テストステロン、プロゲステロン、ニューロステロイド
関連項目
参考文献
- ↑ G. P. Moss
Nomenclature of Steroids (Recommendations 1989)
Pure & Appl. Chem.:1989, 61(10);1783–1822 - ↑
Groeneweg, F.L., Karst, H., de Kloet, E.R., & Joëls, M. (2011).
Rapid non-genomic effects of corticosteroids and their role in the central stress response. The Journal of endocrinology, 209(2), 153-67. [PubMed:21357682] [WorldCat] [DOI] - ↑ 3.0 3.1 3.2 3.3 坂井建雄、岡田隆夫
解剖生理学-人体の構造と機能-第7版3刷
医学書院:2007 - ↑ 4.0 4.1 近藤保彦、小川園子、菊水健史、山田一夫、富原一哉
脳とホルモンの行動学
西村書店:2010 - ↑
Toda, K., Saibara, T., Okada, T., Onishi, S., & Shizuta, Y. (2001).
A loss of aggressive behaviour and its reinstatement by oestrogen in mice lacking the aromatase gene (Cyp19). The Journal of endocrinology, 168(2), 217-20. [PubMed:11182758] [WorldCat] [DOI] - ↑
Sato, T., Matsumoto, T., Kawano, H., Watanabe, T., Uematsu, Y., Sekine, K., ..., & Kato, S. (2004).
Brain masculinization requires androgen receptor function. Proceedings of the National Academy of Sciences of the United States of America, 101(6), 1673-8. [PubMed:14747651] [PMC] [WorldCat] [DOI] - ↑
Ogawa, S., Lubahn, D.B., Korach, K.S., & Pfaff, D.W. (1997).
Behavioral effects of estrogen receptor gene disruption in male mice. Proceedings of the National Academy of Sciences of the United States of America, 94(4), 1476-81. [PubMed:9037078] [PMC] [WorldCat] [DOI] - ↑
Ogawa, S., Washburn, T.F., Taylor, J., Lubahn, D.B., Korach, K.S., & Pfaff, D.W. (1998).
Modifications of testosterone-dependent behaviors by estrogen receptor-alpha gene disruption in male mice. Endocrinology, 139(12), 5058-69. [PubMed:9832445] [WorldCat] [DOI] - ↑
Ogawa, S., Chan, J., Chester, A.E., Gustafsson, J.A., Korach, K.S., & Pfaff, D.W. (1999).
Survival of reproductive behaviors in estrogen receptor beta gene-deficient (betaERKO) male and female mice. Proceedings of the National Academy of Sciences of the United States of America, 96(22), 12887-92. [PubMed:10536018] [PMC] [WorldCat] [DOI] - ↑
Ogawa, S., Eng, V., Taylor, J., Lubahn, D.B., Korach, K.S., & Pfaff, D.W. (1998).
Roles of estrogen receptor-alpha gene expression in reproduction-related behaviors in female mice. Endocrinology, 139(12), 5070-81. [PubMed:9832446] [WorldCat] [DOI] - ↑
Do Rego, J.L., Seong, J.Y., Burel, D., Leprince, J., Luu-The, V., Tsutsui, K., ..., & Vaudry, H. (2009).
Neurosteroid biosynthesis: enzymatic pathways and neuroendocrine regulation by neurotransmitters and neuropeptides. Frontiers in neuroendocrinology, 30(3), 259-301. [PubMed:19505496] [WorldCat] [DOI] - ↑
Zwain, I.H., & Yen, S.S. (1999).
Neurosteroidogenesis in astrocytes, oligodendrocytes, and neurons of cerebral cortex of rat brain. Endocrinology, 140(8), 3843-52. [PubMed:10433246] [WorldCat] [DOI] - ↑
Tsutsui, K., Ukena, K., Usui, M., Sakamoto, H., & Takase, M. (2000).
Novel brain function: biosynthesis and actions of neurosteroids in neurons. Neuroscience research, 36(4), 261-73. [PubMed:10771104] [WorldCat] [DOI] - ↑
Tsutsui, K., & Ukena, K. (1999).
Neurosteroids in the cerebellar Purkinje neuron and their actions (review). International journal of molecular medicine, 4(1), 49-56. [PubMed:10373637] [WorldCat] - ↑
Sakamoto, H., Ukena, K., & Tsutsui, K. (2001).
Effects of progesterone synthesized de novo in the developing Purkinje cell on its dendritic growth and synaptogenesis. The Journal of neuroscience : the official journal of the Society for Neuroscience, 21(16), 6221-32. [PubMed:11487645] [PMC] [WorldCat] - ↑
Sakamoto, H., Ukena, K., & Tsutsui, K. (2002).
Dendritic spine formation in response to progesterone synthesized de novo in the developing Purkinje cell in rats. Neuroscience letters, 322(2), 111-5. [PubMed:11958856] [WorldCat] [DOI] - ↑
Tsutsui, K., & Ukena, K. (1999).
Neurosteroids in the cerebellar Purkinje neuron and their actions (review). International journal of molecular medicine, 4(1), 49-56. [PubMed:10373637] [WorldCat] - ↑ 18.0 18.1 アルキル基武森重樹
ステロイドホルモン
共立出版1998
(執筆者:堀井 謹子、西 真弓 担当編集員:林 康紀)