強迫症
松永 寿人
兵庫医科大学精神科
DOI:10.14931/bsd.464 原稿受付日:2013年4月5日 原稿完成日:2013年4月30日 更新日:2014年7月10日
担当編集委員:加藤 忠史(独立行政法人理化学研究所 脳科学総合研究センター)
英語名:obsessive-compulsive disorder 独:Zwangsstörung 仏:trouble obsessionnel compulsif
英略語:OCD
同義語: 強迫性障害
強迫症は不安症の一型であり、無意味ないし不適切、侵入的と判断され、無視やコントロールを試みても絶えず心を占める思考や衝動、イメージなどの強迫観念と、観念に伴い高まる不安を緩和、打ち消すことを目的とし、そのばかばかしさや、過剰であることを自ら認識し止めたいと思いつつも、駆り立てられる様に行う強迫行為からなる。大うつ病性障害 (Major depressive disorder, MDD)、社交不安症 (Social anxiety disorder, SAD)、恐怖、パニック症などの不安症、強迫スペクトラム障害、心気症、身体醜形障害 (body dysmorphic disorder, BDD)、抜毛症、強迫買い物症、摂食障害、物質乱用、トゥレット症候群 (Tourette's syndrome; TS)、自閉症性スペクトラム障害との併存がみられる。パーキンソン病、トゥレット症候群、シデナム舞踏病など、大脳基底核におけるドーパミン系機能異常を伴う神経精神疾患との関連性が指摘されている。特に若年発症例では、家系内集積性がより明らかな傾向であり、発症における遺伝要因の比重が高いが、特異的遺伝子の解明は十分なされていない。前頭葉—皮質下回路に関する神経ネットワークの異常が推定されている。神経化学的にはセロトニン系、ドーパミン系やノルアドレナリン系を含む多くの神経伝達物質、及び神経調整機能が複雑に関連しているものと推定されている。治療には、選択的セロトニン再取り込み阻害薬を主とした薬物、および認知行動療法 (Cognitive-behavioral therapy, CBT)を用いる。
強迫症とは
強迫症は不安症の一型であり、無意味ないし不適切、侵入的と判断され、無視やコントロールを試みても絶えず心を占める思考や衝動、イメージなどの強迫観念と、主には観念に伴い高まる不安を緩和、打ち消すことを目的とし、そのばかばかしさや、過剰であることを自ら認識し止めたいと思いつつも、駆り立てられる様に行う行為、すなわち強迫行為からなる。具体的には、トイレの度に「汚れ」を強く感じ、それをまき散らす不安から執拗に手洗いを続けたり、泥棒や火事の心配から、外出前に施錠やガス栓の確認を、きりがなく繰り返したりする。
診断と鑑別診断
アメリカ精神医学会によるDSM-IV[1]に従ってOCDを診断する場合、以下の点がポイントとなる。
- 強迫観念、ないし強迫行為など強迫症状が存在 (多くの場合両者が共存)。
- 経過中に強迫症状の過剰性や不合理性を認識したことがある(子供には適用されない)。
- 強迫症状が強い苦痛を生じ、時間を浪費(一日一時間以上)させ、日常や社会的、職業的機能に著しい障害を来たしている。
- 強迫症状の出現や内容が、他の精神障害や身体疾患などによるものではない。などが必要となる。
しかしながら、この診断基準で定義されるOCDも単一的ではなく、多様な病態が含まれることが明らかとなっており、これを説明するサブタイプとして、DSM-IVでは、経過中概ね一貫し症状の不合理性の「洞察に乏しいもの」を特定する必要がある[1]。一方ICD-10[2]では、「強迫思考を主とするもの」、「強迫行為(強迫儀式)」を主とするもの」、「両者が混合するもの」に区別する下位分類が採用されている。
反復的または侵入的な思考やイメージ、繰り返し行動は、他の精神障害でもしばしば見られるが、内容がその障害の特異的病理に限定的な場合、OCDとは診断されない(体重やカロリーへの執着(摂食障害)、恐怖する対象や状況へのとらわれ(恐怖症)など)。大うつ病性障害では、抑うつ気分に一貫した側面として、家計など現実的問題を過剰に心配し、好ましくない状況や罪悪感などに執拗にとらわれる場合がある。しかし自我違和感や不合理性の洞察を伴わず、意欲・行為障害など、より多彩な病像を呈す。
また統合失調症、幻聴や思考吹入などは、自らの心の産物ではなく、外部からの体験と認識される点で、また妄想的思考や奇異な常同行動は、通常自我異和性に乏しく現実的検討が加えられていない点で、それぞれ強迫症状と区別される。広汎性発達障害においても、限局的対象、ないし習慣、儀式への極端な執着や、常同的、反復的行動が認められる。しかしこれらは自らの興味や行動様式への頑なこだわりによるもので通常不安を伴わず、コミュニケーション障害なども見られる。
臨床像
臨床症状
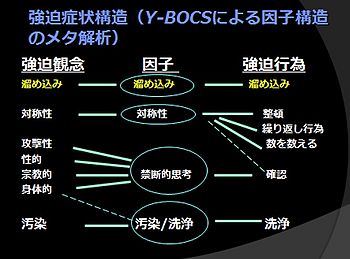
OCDにおけるsymptom dimension[3]
点線は、子供のみが関連しているもの
表1に本邦のOCD患者における強迫症状の内容を出現頻度とともに示す[4]。
| 汚染恐怖 ー 洗浄強迫 |
| 攻撃的な観念 ー 確認 |
| 正確性 ー 確認 or 儀式 |
| 数字へのこだわり ー 数を数える |
| 対称性 ー 儀式行為 |
| 無用なものへのこだわり ー 保存 |
| その他 |
強迫症状の内容は多彩であるが、強迫観念では、汚染の心配や、「運転中に誤って人を傷つけていないか」といった攻撃性に関するもの、「きちんと左右対称にしないと不吉なことが起こるのでは」など、しばしば魔術的思考を伴った対称性へのこだわり、物事の正確性の追求、不吉な数字(例;4や9)などが多い。一方強迫行為では、長時間の手洗いや入浴、掃除などの洗浄、人に害を加えていないこと、間違いがないことなどの確認、繰り返しの儀式、物を対称に並べる、何度も数える、物を収集し捨てられず溜め込む、などが多く認められる。
この様な強迫症状の内容、あるいは各出現頻度は、社会文化的背景や民族の相違などに影響されず、世界的に概ね安定している[5]。さらに、汚染‐洗浄行為など、因子分析で抽出された強迫症状間の特異的関連性を示す症状ディメンジョンも、地域や文化差、年齢などに関わらず概ね一定とされる[3]。表2にBlochら[3]が行った症状ディメンジョンに関するメタ・アナリシスの結果を示すが、これは我々が抽出した本邦のOCD患者での症状構造とほぼ一致している[6](図1)。
一般的に強迫症状は、外出時の施錠の確認、トイレ後の手洗いなど日常や社会生活における通常の思考やこだわり、行動の延長上に出現する。また多くの場合、「泥棒に入られるかも」、「汚染を周囲にばらまくかも」などの強迫観念が強迫行為に先行し、その過剰性や不合理性を理解しつつも、様々な認知的プロセスによる修飾がなされ、最悪の事態をイメージし、脅威の危険性や現実性の誤った認識、そして不安が自制できない程度にまで増強されてしまう。その結果、この脅威を完璧にコントロールしたいという欲求により、繰り返し行動に駆り立てられている[7]。この様な典型的なOCD患者では、他の不安症と同様に強迫症状が誘発される対象や状況を、しばしば避けようとする(回避)。また手洗いや確認を、自分の納得する方法で強要したり、「大丈夫か」の保証を繰り返し要求したりして、強迫症状に家族などを巻き込むことが多い[7]。
一方、強迫行為が不安反応として出現する典型的パターン以外にも、「厳密に適用しなければならないルールに従って、駆り立てられる様に行なわれる」場合がある[1] [7]。例えば、スリッパを完璧な左右対称に並べ直す動作を延々と繰り返したり、本の背の高さをきちんと正確に揃えることにこだわり、整頓が止まらなくなったりする。あるいは、腕を袖に通す時や髭を剃る際の感覚、ドアや冷蔵庫の扉を閉めた時の完璧な「ぴったり」感にこだわり、服の着脱や髭剃り、ドアの開閉など同じ動作を数時間にわたり何度もやり直したり、動けず固まったりして、次の行動に移れなくなる、いわゆる「強迫性緩慢」に陥ることがある[7]。この様な繰り返し行為は、通常は観念、あるいは認知的不安増強プロセスの先行を認めず、あるいは不明瞭であり、概ね自我親和性で洞察に乏しい[7]。この背景には、チック障害(tic disorder; TD)との密接な関連、そしてチック症状に先行する感覚知覚現象 (sensory phenomena)と同様に、“まさにぴったり”感 (just right feeling)の追求や不完全感を解消したいという精神知覚、あるいは物に触る感覚へのこだわりなどがしばしば見られ、OCDからチック障害に至る連続性が想定される[7] [8] [9] [10]。DSM-5では、新たなサブタイプとして、慢性チック障害の生涯罹病を有するOCD患者は、「チック関連性」と特定される予定である。
併発症
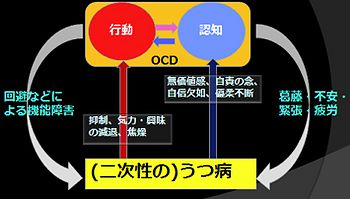
OCD患者で認める併発症は多彩であるが、大うつ病性障害は約20-37%に併存を、そしてその生涯有病率は約54-67%とされるなど、最も高率に見られるものである[7] [11] [12] [13]。この出現については、OCDの罹病期間との正の相関が指摘されており[14]、多くの場合、心理的葛藤、極度の不安や緊張、ストレス、疲労、あるいは機能的問題が長期化する中で、二次的に出現することが一般的である。
大うつ病性障害が併存すれば、患者の行動、あるいは認知面に重大な影響が及ぶ。例えば、嫌悪刺激の脅威、その危機が生じる確率や結果の過大評価、あるいは不確実性に対する耐性の低さなどの認知的問題がより強調される。さらにはOCD自体の臨床症状も重症化し、生活能力や社会的機能水準、生活の質などが有意に低下して、希死念慮や自殺企図に至る割合が増加する[13] [15](図2)。
その他のcomorbidityでは、季節性感情障害 (current; 3.6-26%, lifetime; 18-36%)が多く、特定の恐怖、パニック症など、それ以外の不安症全般では、0-12%に併存を、生涯有病率は1-23%程度とされる[11] [12] [13]。さらには、強迫スペクトラム障害 (Obsessive-Compulsive Spectrum Disorders; OCSDs) に分類されるもの、例えば心気症や身体醜形障害、抜毛症、強迫買い物症などの併発症も高率である。それぞれの生涯有病率は、心気症が8.2-13%、身体醜形障害が6.3-12.9%、抜毛癖(抜毛障害)が9.6-12.9%と報告されている[11] [12] [13]。
また摂食障害の生涯併発率は約4.7-9.6%であり、摂食障害患者におけるOCDの併発も高率である[12]。
さらにOCD患者では、アルコール、トランキライザーなどの物質乱用の出現も、他の不安症患者に比し高率である[13]。その他、チック障害、トゥレット症候群、自閉症性スペクトラム障害 (Autism Spectrum Disorders; ASDs)など、通常幼少~児童期に出現する精神障害も少なくない。例えば、OCD患者での自閉症性スペクトラム障害の有病率は3~7%とされ、これは一般人口中の出現率に比して6~14倍高い[16]。また、OCD患者の約20%に、臨床的に有意な自閉症性スペクトラム障害傾向を認め、これは一般人口での約10倍に相当する。前述したが、OCDとチック障害、あるいはトゥレット症候群とは、密接な関連性が存在する。特に、児童・青年期OCD患者においては、これらの併発率は20-59%と明らかに高率である[8] [9]。しかし、チック障害、あるいはトゥレット症候群と強迫症状の長期経過は、必ずしもパラレルではなく、前者の多くは成人前に軽減するが、強迫症状は遷延しやすく、成人期に重症化することが少なくない[8]。
Ⅱ軸に分類されるパーソナリティー障害に関しては、OCD患者の36-88%に認めるとされ、中でも回避性(5-53%)、依存性(5-50%)、強迫性(5-28%)などcluster Cに分類されるパーソナリティー障害が、一貫して高率である[4] [11] [12]。その他、cluster Aパーソナリティー障害では、統合失調型 (schizotypal PD; SPD)が5-19%と比較的高率で、cluster Bパーソナリティー障害では、演技性(5-20%)、境界性( 0-19%)などを高率に認める[4] [11] [12]。しかしOCD患者でパーソナリティー障害を評価する場合、OCD自体や併存する抑うつ、不安状態などによる日常生活上の機能的問題が、人格的病理と混同される場合がしばしばあり、発症や治療前後の人格的変化を注意深く評価する必要がある。
病因、病態仮説
病因
OCDでは、その原因や発症に関わる特異的な要因は、未だ特定されていない。しかし、不安が増大しやすい現代の社会情勢では、自らを、あるいは大事なものを守ろうとする過剰な防衛反応として、強迫症状が誘発されやすい可能性がある。また多くの患者では、対人関係や仕事上のストレス、妊娠・出産などのライフ・イベントが、発症契機となる。これらと、何らかの脆弱性要因、例えば神経生物学的、あるいは強迫性パーソナリティなどの性格、そして心理的要因との相互作用を介し、発症に至るものと考えられる。
遺伝、あるいは家族性要因
OCDにおいて、これらの病因的関与を裏付ける十分かつ一貫した知見は、未だ得られていない。しかし健常者を対照としたいくつかの家族研究では、OCD患者の第一度親族において、診断閾値に達しない程度、すなわち著しい苦痛や機能障害を伴わないものを含めたOCDの罹病率、さらには不安症全般の危険率がより高度であったとされる[17]。特に若年発症例では、家系内集積性がより明らかな傾向であり、発症における遺伝要因の比重が高まる可能性が考えられる[18]。
またOCDとチック障害、あるいはトゥレット症候群とは、家族性、遺伝学的相互関連が推定されている[19]。すなわち、これらの障害をもつ患者の親族には、OCDが高率に見られ、同様にOCDの親族には、チック障害などの出現が高率とされる[19]。この傾向は、患者が若年発症であるほど顕著であり、特に18歳未満の発症では、それ以降に発症した患者に比し、親族における閾値上ないし閾値下OCDの発病危険率が、約二倍であったとされる。一方遺伝子研究では、候補遺伝子としては、セロトニントランスポーター[20]や、グルタミン酸トランスポーター[21]が注目されている。最近のゲノムワイド関連解析により、OCD自体、若年例、ないし保存症状の疾患感受性遺伝子の報告もなされているが[22]、未だ知見は乏しく、遺伝的要因の解明は十分なされていない。
感染症、神経精神疾患との関連性
OCDでは、パーキンソン病、トゥレット症候群、シデナム舞踏病など、大脳基底核におけるドーパミン系機能異常を伴う神経精神疾患との関連性が指摘されている[17]。シデナム舞踏病は、児童期にA群β-溶血連鎖球菌感染症による上気道感染がリウマチ熱を合併し、その後期症状として、舞踏様運動と伴に、高率に強迫症状を呈するものである。この感染に伴う異常な自己免疫反応による線条体の形態的、機能的異常を介し、小児期OCDやチック障害などの急性発症に病因的役割を担うことが推定されている[23]。この様に、神経免疫機能とOCDとの間には何らかの関連が推定されるが、この感染が、常にOCDの誘因になるわけではなく、その機序や特異性などについては、今後の検討を要する。
OCDの脳機能的病態
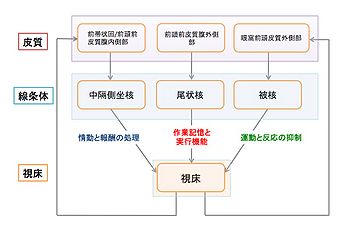
強迫症の原因回路と考えられている。
OCDに関する神経生物学的モデルでは、チック障害、トゥレット症候群など各種神経精神疾患との関連や、神経心理学的検査所見、外傷などによる限局性皮質損傷例、ならびに形態学的、機能的脳画像研究などの知見より、皮質-線条体-視床-皮質回路(cortico-striatal-thalamic-cortical (CSTC) circuit)が注目されている[17] [25] [26] [24]。
OCDの脳病態に関しては、いくつかの仮説が立てられているが、その中に、Saxenaら[26]による前頭葉—皮質下回路に関する神経ネットワーク仮説(OCD-loop仮説)がある。これによれば、眼窩前頭前皮質(OFC)を主とした前頭葉領域の活性化に伴い、それらの領域からの入力を間接経路(背側前頭前野—線条体—淡蒼球—視床下核—淡蒼球—視床—皮質)と直接経路(前頭眼窩面—線条体—淡蒼球—視床—皮質)に振り分ける尾状核において制御障害が生じ(ブレイン・ロック)、視床への抑制性の制御が弱まる。その結果視床と前頭眼窩面の間でさらなる相互活性が生じ、強迫症状が維持、増幅されるという。これらの領域の機能的役割を考えると、社会的に適切な行動をとるための検出機能をもつ眼窩前頭前皮質、行動のモニタリングと調節に主要な役割を果たす前帯状皮質 (ACC)、辺縁系や前頭葉からの入力を受けるゲート機能を有する尾状核、入力された情報に対するフィルター機能をもち皮質への投射を行う視床、といったように各々の部位が連携しながら円滑な行動の遂行を担っている[25]。その後の検証によってOCD-loopにはさらに広汎な脳部位の関与を考慮する必要が出てきている[24](図3)。
神経化学システム
強力なセロトニン(Serotonin; 5-HT)再取り込み阻害作用を有する選択的セロトニン再取り込阻害薬 (Selective serotonin reuptake inhibitors; SSRI) は、OCDに対する薬物療法の第一選択薬であり、OCDの病態にセロトニン神経伝達異常が密接に関連するというセロトニン仮説の根拠とされている[17] [25]。しかし現在ところ、特定のセロトニン受容体や機能異常の関与は明らかではなく、セロトニン系が特異的にというよりは、ドーパミン(dopamine)やノルアドレナリン系を含む多くの神経伝達物質、及び神経調整機能が複雑に関連しているものと推定されている。例えば、ドーパミン系には、セロトニン動態やネットワーク自体に直接的調整作用を有しており、セロトニンはドーパミンに対し抑制的に作用するなど、セロトニン系とドーパミン系には、密接な相互関連が存在し、さらにOCDの病態生理にドーパミン系機能障害の直接的関与が示唆されている[25]。また選択的セロトニン再取り込阻害薬単独投与に抵抗性の、またはチック障害やトゥレット症候群などと関連したOCD患者に対し、抗精神病薬(非定型抗精神病薬を含む)の付加的投与が有効である[9] [10] [11] [27]。この様に、少なくともOCDの一部では、セロトニン、ドーパミン伝達系双方が、強迫症状の病態生理に関わる可能性があり、基底核における両者の機能的相互作用が存在し、ドーパミン系に対するセロトニン系の持続的抑制の減弱により、ドーパミン機能亢進が生じている可能性などが推定されている。
近年、OCDにおけるグルタミン酸系機能異常の関与が注目されている[28]。特にこの過剰状態は、直接的経路の活性亢進を介して、OCDの病態に関連すると推定されている。またN-methyl-D-aspartate (NMDA)型グルタミン酸受容体は、認知行動療法時における学習や記憶、そして新たな行動パターンの習得に関連している[29]。この部分アゴニストであるD-サイクロセリンは、向知性薬として、この作用を増強し、暴露時の恐怖消去を促して認知行動療法の有効性を高める効果が期待されている[30] [31]。
治療
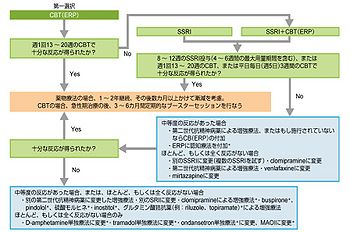
「中等度の反応」とは臨床的に有意ではあるが不十分な反応を意味する
*エビデンスには裏付けされていない治療(例:一つか少数の試験や症例報告、または統制されていないケースシリーズ)
CBT:認知行動療法、DBS:深部脳刺激療法、ERP:暴露反応妨害法、MAOI:モノアミン酸化酵素阻害薬、SRI:セロトニン再取り込み阻害薬、SSRI:選択的セロトニン再取り込み阻害薬、TMS:経頭蓋磁気刺激療法
OCDの主要な治療は、選択的セロトニン再取り込み阻害薬を主とした薬物、および認知行動療法である[27]。更に病気自体や治療、対処などについて、患者や家族などに十分な理解を促す心理教育は、治療的動機づけを高め、周囲からの一貫した支持を得て安定的治療環境を構築する上で重要である。個々の患者の治療は、症状の特性や精神病理、治療的動機づけの程度などを考慮し選択すべきである。薬物療法と認知行動療法では、それぞれメリット、デメリットがあり、例えば薬物は、導入や継続が容易で即効性が期待される反面、十分な反応が得られない割合が比較的高く、副作用や中断時の再発が問題となる。
一方認知行動療法は、より有効性が高く、効果の持続性や再発予防に優れるが、導入やアドヒアランスには、患者の状態や動機付けの程度などが大きく関わり、その効果は治療者の経験や技量にも影響されやすい。実地臨床の多くでは、大うつ病性障害の併存などで認知行動療法は当初困難であり、薬物を先行させ、治療的動機づけを強化確認後、認知行動療法に導入するといった併用療法が一般的である。アメリカ精神医学会によるOCDの治療ガイドラインを図4に示す[11]。
OCDの治療反応性評価には、Yale-Brown Obsessive Compulsive Scale (Y-BOCS)[32] [33]総得点の改善率を用いることが一般的である。これは、症状評価リストで特定した主要な強迫観念、及び行為について、症状に占められる時間や社会的障害度など10項目を0-4点の5段階で評価、合計し総得点(40点満点)を決定する。
OCD患者の治療反応性評価基準は、未だ確定的なものはないが、通常はY-BOCS総得点で35%以上の改善を認めれば有効と判定される[11]。そして一旦奏功しても、中断すれば再発する可能性が高く、最低3-6ヶ月、通常は1-2年継続すること、中断する場合は、1-2ヶ月で10-25%のペースで漸減すること、そして再発予防に認知行動療法の併用が推奨されている[11]。
薬物療法
薬物療法の第一選択は、OCDの保険適応を有している選択的セロトニン再取り込み阻害薬(フルボキサミン、パロキセチン)、あるいはクロミプラミン(アナフラニ―ル)などの強力なセロトニン再取り込み阻害作用をもつ抗うつ薬である。選択的セロトニン再取り込み阻害薬の副作用は、三環系など他の抗うつ薬に比し軽度で、より安全性に優れるが、吐き気や不安増強などを一過性に認めることがある。これらの標準的な初期用量や投与量を表2に示す[34]。
表2.生物学的根拠に基づく強迫症の薬物療法の流れ
18-68歳のOCD患者に推奨される選択的セロトニン再取り込み阻害薬の使用量
| 初期用量 | 目標用量 | 欧米で推奨されている最大用量 | |
| パロキセチン | 20 mg/日 | 40 mg/日 | 60 mg/日 |
| フルボキサミン | 50 mg/日 | 100-200 mg/日 | 300 mg/日 |
| セルトラリン | 50 mg/日 | 200 mg/日 | 200 mg/日 |
| エスシタロプラム | 10 mg/日 | 20 mg/日 | 30 mg/日 |
これらの効果が不十分な場合、診断の再確認など原因を検討して治療法を再考する。薬物療法では、他の選択的セロトニン再取り込み阻害薬への変更、選択的セロトニン再取り込み阻害薬に少量の抗精神病薬を付加投与する方法などを試みる[11] [27]。また観念のみ認める場合、認知的歪みや洞察の修正、治療的動機づけの強化などが必要な場合などでは認知療法が、心理・社会的、人格的要因などの関与が考えられる場合では家族療法など他の精神療法が、それぞれ有効となる。
認知行動療法
曝露反応妨害法を用いることが多く、これまで恐れ回避していたことに直面化し(曝露法)、不安を軽減する為の強迫行為をあえてしないこと(反応妨害法)を継続的に練習する[35] [11]。その効果には、洞察や治療的動機づけの程度が影響する為、予めこれらを評価し適応を判断する。
導入時には行動分析が重要であり、症状がどの様な場面や刺激により出現し、どの様な観念が生じて不安になるか、どの様な行為や回避を伴い、家族など周囲の巻き込みはあるか、日常や社会生活への影響はどの程度かなどを明確にして、治療目標を具体的に決める。課題設定は、通常不安階層表(ヒエラルキー)の不安値の低いものから順次行うが、患者が一番治したいもの、生活や社会的機能に関連し治療効果を実感しやすいものなどを、優先させる場合もある。
当初は概ね治療者主導であるが、自ら課題を考え、問題を分析し解決する方法を模索するなど、徐々に自己制御へ移行することが重要である。
前述したが、OCD患者の中で、明確な強迫観念や切迫した不安の先行を認めず強迫行為に至るものでは、履物など物の並べ方の正確性にこだわり、儀式的に常同行為を繰り返してしまう。この中で思うように完了できない時に不安焦燥が高じ、しばしば強迫性緩慢に陥る。この様なタイプにはERP以外の技法、例えばシェイピングやモデリング、限度設定、儀式短縮化訓練などが適用される[9] [10]。
疫学
現在のところ、我が国の一般人口中におけるOCD患者数や有病率の確かなデータは見られない。しかし欧米と同程度であれば1-2%程度、すなわち50-100人に1人、日本の総人口に換算すれば、100万人強のOCD患者の存在が推定される[35]。
関連項目
参考文献
- ↑ 1.0 1.1 1.2 American Psychiatric Association
Diagnostic and Statistical Manual of Mental Disorders. (4rd ed.) APA, Washington, DC,1994. - ↑ WHO
The ICD-10 classification of mental and behavioral disorders.
WHO, 1992
(融道男、中根充文、小宮山実 監訳. ICD-10 精神および行動の障害、医学書院、東京、1992) - ↑ 3.0 3.1 3.2
Bloch, M.H., Landeros-Weisenberger, A., Rosario, M.C., Pittenger, C., & Leckman, J.F. (2008).
Meta-analysis of the symptom structure of obsessive-compulsive disorder. The American journal of psychiatry, 165(12), 1532-42. [PubMed:18923068] [PMC] [WorldCat] [DOI] - ↑ 4.0 4.1 4.2 4.3
Matsunaga, H., Kiriike, N., Miyata, A., Iwasaki, Y., Matsui, T., Nagata, T., ..., & Yamagami, S. (1998).
Personality disorders in patients with obsessive-compulsive disorder in Japan. Acta psychiatrica Scandinavica, 98(2), 128-34. [PubMed:9718239] [WorldCat] [DOI] - ↑
Mataix-Cols, D., Rosario-Campos, M.C., & Leckman, J.F. (2005).
A multidimensional model of obsessive-compulsive disorder. The American journal of psychiatry, 162(2), 228-38. [PubMed:15677583] [WorldCat] [DOI] - ↑
Matsunaga, H., Maebayashi, K., Hayashida, K., Okino, K., Matsui, T., Iketani, T., ..., & Stein, D.J. (2008).
Symptom structure in Japanese patients with obsessive-compulsive disorder. The American journal of psychiatry, 165(2), 251-3. [PubMed:18006873] [WorldCat] [DOI] - ↑ 7.0 7.1 7.2 7.3 7.4 7.5 7.6 松永寿人、三戸宏典、山西恭輔ほか
典型例を知る「神経症性障害 2」強迫性障害」
精神科治療学27; 929-934, 2012. - ↑ 8.0 8.1 8.2
Bloch, M.H., Peterson, B.S., Scahill, L., Otka, J., Katsovich, L., Zhang, H., & Leckman, J.F. (2006).
Adulthood outcome of tic and obsessive-compulsive symptom severity in children with Tourette syndrome. Archives of pediatrics & adolescent medicine, 160(1), 65-9. [PubMed:16389213] [PMC] [WorldCat] [DOI] - ↑ 9.0 9.1 9.2 9.3 金生由紀子
チック障害との関連によるOCDの検討
精神経誌 111; 810-815, 2009. - ↑ 10.0 10.1 10.2 山西恭輔、荒井克純、林田和久ほか
トウレット症候群を伴う強迫性障害の臨床像と治療~blonanserineを用いたSSRI強化療法を中心に~
最新精神医学20; 326-332, 2012. - ↑ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10
Koran, L.M., Hanna, G.L., Hollander, E., Nestadt, G., Simpson, H.B., & American Psychiatric Association (2007).
Practice guideline for the treatment of patients with obsessive-compulsive disorder. The American journal of psychiatry, 164(7 Suppl), 5-53. [PubMed:17849776] [WorldCat] - ↑ 12.0 12.1 12.2 12.3 12.4 12.5
Matsunaga, H., & Seedat, S. (2007).
Obsessive-compulsive spectrum disorders: cross-national and ethnic issues. CNS spectrums, 12(5), 392-400. [PubMed:17514083] [WorldCat] [DOI] - ↑ 13.0 13.1 13.2 13.3 13.4
Torres, A.R., Prince, M.J., Bebbington, P.E., Bhugra, D., Brugha, T.S., Farrell, M., ..., & Singleton, N. (2006).
Obsessive-compulsive disorder: prevalence, comorbidity, impact, and help-seeking in the British National Psychiatric Morbidity Survey of 2000. The American journal of psychiatry, 163(11), 1978-85. [PubMed:17074950] [WorldCat] [DOI] - ↑
Diniz, J.B., Rosario-Campos, M.C., Shavitt, R.G., Curi, M., Hounie, A.G., Brotto, S.A., & Miguel, E.C. (2004).
Impact of age at onset and duration of illness on the expression of comorbidities in obsessive-compulsive disorder. The Journal of clinical psychiatry, 65(1), 22-7. [PubMed:14744164] [WorldCat] [DOI] - ↑ 松永寿人
気分障害・不安障害における行動~特に行動療法における薬物併用の意義と注意点~
分子精神医学12; 222-225, 2012 - ↑
Bejerot, S. (2007).
An autistic dimension: a proposed subtype of obsessive-compulsive disorder. Autism : the international journal of research and practice, 11(2), 101-10. [PubMed:17353211] [WorldCat] [DOI] - ↑ 17.0 17.1 17.2 17.3 Rauch SL Cora-Locattelli G, Greenberg BD.
Pathogenesis of obsessive-compulsive disorder. In Pathogenesis of obsessive-compulsive disorder.
In; (eds) Stein DJ, Hollander E Textbook of anxiety disorders.
American Psychiatric Association, Washington, DC. 191-205,2002. - ↑
do Rosario-Campos, M.C., Leckman, J.F., Curi, M., Quatrano, S., Katsovitch, L., Miguel, E.C., & Pauls, D.L. (2005).
A family study of early-onset obsessive-compulsive disorder. American journal of medical genetics. Part B, Neuropsychiatric genetics : the official publication of the International Society of Psychiatric Genetics, 136B(1), 92-7. [PubMed:15892140] [WorldCat] [DOI] - ↑ 19.0 19.1
Grados, M.A., Riddle, M.A., Samuels, J.F., Liang, K.Y., Hoehn-Saric, R., Bienvenu, O.J., ..., & Nestadt, G. (2001).
The familial phenotype of obsessive-compulsive disorder in relation to tic disorders: the Hopkins OCD family study. Biological psychiatry, 50(8), 559-65. [PubMed:11690590] [WorldCat] [DOI] - ↑
Ozaki, N., Goldman, D., Kaye, W.H., Plotnicov, K., Greenberg, B.D., Lappalainen, J., ..., & Murphy, D.L. (2003).
Serotonin transporter missense mutation associated with a complex neuropsychiatric phenotype. Molecular psychiatry, 8(11), 933-6. [PubMed:14593431] [WorldCat] [DOI] - ↑
Arnold, P.D., Sicard, T., Burroughs, E., Richter, M.A., & Kennedy, J.L. (2006).
Glutamate transporter gene SLC1A1 associated with obsessive-compulsive disorder. Archives of general psychiatry, 63(7), 769-76. [PubMed:16818866] [WorldCat] [DOI] - ↑
Samuels, J., Shugart, Y.Y., Grados, M.A., Willour, V.L., Bienvenu, O.J., Greenberg, B.D., ..., & Nestadt, G. (2007).
Significant linkage to compulsive hoarding on chromosome 14 in families with obsessive-compulsive disorder: results from the OCD Collaborative Genetics Study. The American journal of psychiatry, 164(3), 493-9. [PubMed:17329475] [WorldCat] [DOI] - ↑
Swedo, S.E., Leonard, H.L., Garvey, M., Mittleman, B., Allen, A.J., Perlmutter, S., ..., & Dubbert, B.K. (1998).
Pediatric autoimmune neuropsychiatric disorders associated with streptococcal infections: clinical description of the first 50 cases. The American journal of psychiatry, 155(2), 264-71. [PubMed:9464208] [WorldCat] [DOI] - ↑ 24.0 24.1 24.2
Milad, M.R., & Rauch, S.L. (2012).
Obsessive-compulsive disorder: beyond segregated cortico-striatal pathways. Trends in cognitive sciences, 16(1), 43-51. [PubMed:22138231] [PMC] [WorldCat] [DOI] - ↑ 25.0 25.1 25.2 25.3 中尾智博
生物学的機序-治療的な観点から-
上島国利、松永寿人,多賀千明ほか編
エキスパートによる強迫性障害(OCD)治療ブック
星和書店, 東京, p41-52, 2010. - ↑ 26.0 26.1
Saxena, S., Brody, A.L., Schwartz, J.M., & Baxter, L.R. (1998).
Neuroimaging and frontal-subcortical circuitry in obsessive-compulsive disorder. The British journal of psychiatry. Supplement, (35), 26-37. [PubMed:9829024] [WorldCat] - ↑ 27.0 27.1 27.2 松永寿人
強迫性障害. 「神経症性障害の治療ガイドライン」精神科治療学26(10)増刊号
(編集;「精神科治療学」編集委員会) 星和書店、東京、pp56-67.2011. - ↑
Chakrabarty, K., Bhattacharyya, S., Christopher, R., & Khanna, S. (2005).
Glutamatergic dysfunction in OCD. Neuropsychopharmacology : official publication of the American College of Neuropsychopharmacology, 30(9), 1735-40. [PubMed:15841109] [WorldCat] [DOI] - ↑
Davis, M., Ressler, K., Rothbaum, B.O., & Richardson, R. (2006).
Effects of D-cycloserine on extinction: translation from preclinical to clinical work. Biological psychiatry, 60(4), 369-75. [PubMed:16919524] [WorldCat] [DOI] - ↑
Graham, B.M., & Milad, M.R. (2011).
The study of fear extinction: implications for anxiety disorders. The American journal of psychiatry, 168(12), 1255-65. [PubMed:21865528] [PMC] [WorldCat] [DOI] - ↑
Rothbaum, B.O. (2008).
Critical parameters for D-cycloserine enhancement of cognitive-behaviorial therapy for obsessive-compulsive disorder. The American journal of psychiatry, 165(3), 293-6. [PubMed:18316423] [WorldCat] [DOI] - ↑
Goodman, W.K., Price, L.H., Rasmussen, S.A., Mazure, C., Fleischmann, R.L., Hill, C.L., ..., & Charney, D.S. (1989).
The Yale-Brown Obsessive Compulsive Scale. I. Development, use, and reliability. Archives of general psychiatry, 46(11), 1006-11. [PubMed:2684084] [WorldCat] [DOI] - ↑
Goodman, W.K., Price, L.H., Rasmussen, S.A., Mazure, C., Delgado, P., Heninger, G.R., & Charney, D.S. (1989).
The Yale-Brown Obsessive Compulsive Scale. II. Validity. Archives of general psychiatry, 46(11), 1012-6. [PubMed:2510699] [WorldCat] [DOI] - ↑
Stein, D.J., Koen, N., Fineberg, N., Fontenelle, L.F., Matsunaga, H., Osser, D., & Simpson, H.B. (2012).
A 2012 evidence-based algorithm for the pharmacotherapy for obsessive-compulsive disorder. Current psychiatry reports, 14(3), 211-9. [PubMed:22527872] [WorldCat] [DOI] - ↑ 35.0 35.1 松永寿人
強迫性障害の疫学と治療
精神療法 35(6); 701-711, 2009.